| 病名 | 前列腺肥大症 |
|---|
| 別名 | 前列腺增生、Prostatic Hypertrophy |
|---|
前列腺肥大症,為男性膀胱頸部梗阻重要病變之一。就其病理言之,叫做前列腺增生(Prostatic Hypertrophy)更為適當。但習慣上前列腺肥大之名較為流行,故仍沿用此名。另外有良性前列腺肥大之名,意示和前列腺惡性腫瘤相區別。看來不致造成混淆,故亦省略。前列腺肥大症為老年男性常見疾病,在我國偉大的社會主義制度下,人民生活健康水平不斷提高,平均壽命不斷延長,發病數必然逐漸增加。前列腺肥大症雖系良性病變,但由於在泌尿系所造成之梗阻,影響排尿,直接威脅腎臟功能,對患者的健康與生活帶來嚴重的危害。且前列腺肥大常需手術治療,而老年人多伴有高血壓,血管硬化,心肺功能不全等情況,確實給病人帶來沉重負擔。故本病在老年醫學疾病防治中,是重要的問題之。前列腺肥大症在我國并非少見,國內尚缺少較全面的統計數字,我院在1960及1961兩年內收治泌尿科病人697例,其中前列腺肥大症33例,約占泌外住院人數4.6%。山東大學醫院泌外8年內收治54例,上海15個醫院5年內收治241例,上海仁濟醫院5年內收治58例。就世界各國民族的發病情況而言,則有所不同,黃種人發病率低於白種人,白種人與黑種人大致相同,且發病年齡較黃種人提前十年,40歲以上即可發病,且隨年齡而遞增;病例中40~49歲者占10%、50~59歲占20%。
【病原學】關於前列腺肥大的病因,迄今未能瞭解清楚。以前有人(Carleton)認為前列腺肥大與過度的性生活,情慾放縱,生活散漫,後尿道炎症未能徹底治療,尿道梗阻及睪丸功能異常有關。現在看來很難說有何關係。Virchow曾將肥大的前列腺體描寫成為「肌瘤」或「腺瘤」,用新生物的學說來解釋前列腺肥大,以後Deming(1935)及Moore(1943)等人對此學說提出異議,認為新生物是組織的異常腫塊,生長迅速且無規律;而增生則是組織細胞的肥大,常以補償同類組織的損失,或代償同類組織之功能不足。在甲狀腺、腎上腺皮質和腦垂體,均可見有類似情況。其它尚有動脈硬化學說,感染學說,新陳代謝及營養條件學說,均難以說明問題之實質,比較能夠說明問題的還是內分泌學說。
內分泌學說,很早以前就有人觀察到前列腺的發育與睪丸關係密切。切除兩側睪丸,可使前列腺萎縮。青春期前將垂體破壞,前列腺亦停止發育。大量應用女性素,可使前列腺萎縮。大家都承認前列腺增生係由於性腺內分泌的紊亂,但迄今仍缺少化驗數據以說明此一問題。對於內分泌紊亂的細節,理解也不確切。比如檢查正常男性精索內靜脈血中睪丸酮的含量為0.025~1.6μg%之間。在30~80歲過程中,此數值逐漸減少(Finkelstein 1961)。另外測定尿內17酮醇排出量,50~70歲僅為男性青年排出量的40~55%(Mac Donald1962)。但測定患者男性激素之含量,所得結果甚不一致,有者低,有者高,有的沒有變化。Lacssagne(1933)曾認為雌性激素可能是前列腺肥大的病因。前列腺肥大產生於前列腺的側葉及中葉等「髓質部」而不使髓質部退化;而「皮質部」并無影響。Huggins認為是由於雌性素使雄性素的作用減低,從而使髓質部退化;而「皮質部」即後葉對雄性素反應閾低,故仍維持原狀。男性體內之雄性素及雌性素同時產生於睪丸及腎上腺皮質,并受垂體內分泌的控制與調節,以維持其平衡關係。從治療之效果來看,女性素及閹術對正常前列腺及前列腺癌之作用較為可靠。對前列腺肥大之作用,則不恆定。使用男性素或男性女性素聯合使用治療前列腺肥大症,均不能得到可靠的效果。綜上所述前列腺肥大症與性腺內分泌的紊亂有密切關係,但其具體機制仍不明確。

 | 頂新製油 大絕韻 木崗雞蛋 每日C 味全 貝納頌 大醇豆 LCA506 36法郎 Jagabee加卡比薯條 康師傅 順胜實業 頂伸貿易 正義 統一眼鏡 應宏科技 台灣之星 德克士 崑山帆宏 福滿家(廣州市) 全家(中國) |
前列腺肥大可起源於尿道腺或前列腺體,起源於前列腺體者,多發生於中葉及側葉,極少發生於前葉,從無發生於後葉。肥大的腺體結節,可能大而軟或小而硬,視腺組織與肌肉纖維之比例而定。肥大之腺體結節,將周圍正常腺組織壓迫形成假性前腺包膜(包科包膜),此包膜甚厚,較為堅實,和肥大腺體結節之間有明顯界限,易於手術剝離。臨床常見的肥大腺體結節類型有:
1.兩側葉型:兩側葉腺體肥大突起,向中央對擠尿道,如兩側葉肥大對稱,則使尿道彎曲不明顯,排尿障礙主要由於兩側并擠之結果。
2.中葉型:前列腺中葉肥大,在膀胱頸部後面向膀胱內突出,向前壓迫尿道,并使之彎曲延長,極易產生排尿障礙。並在肥大腺體之後上膀胱內,形成一前列腺後凹,早期即可出現大量殘餘尿。
3.側葉及中葉型:兼有以上兩種情況,排尿症狀發生較早,影響較重,導尿管放入亦常較困難。
4.側葉中葉及前葉型:完全如類型3,由於前列腺體前葉有肥大,使肥大之腺組織融合成完整之環形;其中包括兩側葉、中葉及前葉,但由於前葉本身細小,肥大之腺組織亦甚有限,質塊之絕大部分,仍系來自側葉及中葉。
5.頸下葉型:尿道腺體發生肥大,常呈較小結節,散在於膀胱頸部,可單獨存在,亦可合併以上諸類型存在。腺體肥大結節組織學檢查,對可見肥大結節內包含不程度的增生腺體、纖維組織、及肌肉組織的增生。腺體增生常為主要成分,腺體增大,腺管上皮增生呈乳頭狀向囊內突出,但腺體之間質組織只有少量增加。另外一種情況是肥大之腺體結節主要由纖維肌肉組織增生,此種質塊常較小而硬。從其中所含各種組織之多少,可分為纖維腺樣瘤型,纖維肌腺瘤型,平滑肌瘤型,間質型等。
前列腺肥大之為病,主要是肥大的腺體,在膀胱頸部造成梗阻,產生排尿障礙。如排尿障礙長時間不得解除,則可影響腎臟功能,導致不良後果。前列腺肥大產生梗阻之機制,由於肥大腺體在膀胱頸部擠壓尿道,并可使之彎曲延長,形成阻塞或活瓣作用使之排尿不能。因此腺體肥大的程度并不與梗阻嚴重程度成正比。較大的一側葉增生,可不產生明顯梗阻症狀;而較小的中葉肥大,可產生嚴重的排尿障礙。
當梗阻之初期,膀胱逼尿肌產生代償性的增生肥厚,加強膀胱收縮力,以克服排尿之阻力。但此種代償能力有一定程度,梗阻如長時期不得解除,終漸導致膀胱逼尿肌代償衰竭,膀胱擴大,肌束突起形成小梁,小梁之間則形成陷凹小室,以至憩室形成。此種改變影響至輸導管入膀胱處,破壞了該處的活瓣作用,以致產生膀胱輸尿管逆流,致使輸尿管擴張腎盂擴大積液,直接影響腎功,出現氮質血症。此外由於長時期排尿障礙,膀胱內常有多量殘餘尿,甚至合併結石及泌尿系感染。全身則由於長時期排尿費力,甚易合併疝、痔、及肺氣腫等。
如前所述前腺肥大症之症狀,主要為排尿障礙症狀,其表現:
1.尿頻尿急:發病之早期,常為尿次增多,特別是夜晚起尿次數增多引起患者注意。概由於膀胱頸部充血水腫及殘餘尿,致使膀胱容量減少所引起。當有炎症存在或伴髮結石時,則有尿急尿痛出現。
2.排尿困難:特點表現為起尿緩慢,射尿無力,尿線滴瀝,淋濕褲子鞋子,使患者不便直立排尿而取蹲位,進而至於分段排尿,即閉氣用力排尿時,勉強能排出,稍一緩歇,尿流即行中斷。
3.尿失禁:殘餘尿之量不斷增加,當有大量殘餘尿時,常有充盈性的尿失禁(假性尿失禁),經常有尿液滴瀝,使患者褲子經常沾濕,甚為痛苦。
4.急性尿瀦留:在以上所述排尿障礙的基礎上,隨時可有發生急性尿瀦留之情況,使病人完全排尿出,脹痛難妒忌,迫使患者來院急診。引起急性尿瀦留之誘因,常為氣候變化、受涼、勞累、飲酒等情況。故本病雖無季節因素,但產生尿瀦留使患者不得不來急診,常在秋冬天涼季節。以上皆為排尿障礙症狀,此外可有尿液改變及合併症狀如:
5.血尿:肉眼血尿本病不常見有,少數病例由於膀胱頸部梗阻,靜脈回流受阻,在膀胱內產生靜脈曲張,以至「膀胱痔」之形成,則有時血管破裂,產生大量出血。其合併有結石形成或腫瘤發生者,肉眼血尿亦不可避免。
6.由於經常用力排尿所引起之合併症:如疝、痔、脫肛、下肢靜脈曲張、肺氣腫等合併症,均可發現。
7.晚期症狀:由於腎功虧損、衰竭引起之氮質血症、酸中毒、高血壓、食慾不佳、貧血消瘦、以至心衰、腦血管病症狀等,均可見有。
8.檢查發現
(1)患者皆為高齡男性,一般在50歲以上。
(2)查體時可於下腹部查見膨大之膀胱。
(3)肛指檢查時,可觸知前列腺腫大高起,中央溝消失或兩側增寬。於肥大腺體之上緣,常可觸及脹大之膀胱。
(4)尚可查見有疝、痔、脫肛等合併症之體徵。
凡50歲以上男性病人,有排尿障礙病史首先考慮前列腺肥大之可能,因此在檢查中,注意以下幾個方面:
1.檢查腹部:注意有無脹大之膀胱,前列腺肥大患者,膀胱內常有大量殘餘尿,觸診時常可觸及脹大之膀胱;但有時病史較長,膀胱處於長期慢性尿瀦留狀態,脹大之膀胱質地軟癱不易觸察,可用叩診法,以判明之。
2.肛門指診:肛指檢查,是診斷本病重要檢查步驟,多數前列腺肥大病例,經此項檢查即可作出明確診斷。陽性發現為前列腺體腫大、突起、中央溝消失,兩側邊緣增寬,質韌而表面光滑。根據這些特點,可與前列腺癌、結核、結石相鑒別。但如前列腺不大、尚不能僅根據此項檢查,就除外前列腺肥大之可能。因如單純中葉肥大時,肥大之腺體向膀胱內突出,肛指檢查可完全無從觸知。肛指檢查時,注意肛門括約肌之功能,有助於與神經病原性膀胱排尿障礙相鑒別。
3.膀胱鏡檢查:膀胱鏡檢查,對某些病例確屬必要,因為可經此項檢查確知前列腺是否肥大?何葉肥大?以及肥大程度。又可通過此項檢查瞭解膀胱內情況,排除其它病變,但膀胱鏡檢查對前列腺肥大病人容易引起損傷、出血、感染等,故應嚴加選擇使用,操作時務必小心細緻,檢查後又需嚴密觀察。
4.測定殘餘尿:測定殘餘對本病有重要意義。如前所述腺體肥大程度,并不與病情嚴重程度成正比例,故依腺體大小程度為本病分級實無臨床意義;而殘餘尿之多少,能說明梗阻程度之輕重,與病情關係密切。測定殘餘尿的方法有:①超聲波檢查法:簡便易行,病人負擔很小,結果亦能說明問題。②導尿法:於自行排尿之後,立即放入導尿管檢查,能準確的測定殘餘尿量,并可取得尿標本作培養,且可借此作酚紅試驗及膀胱造影等檢查。但有引起損傷出血感染等危險,故應慎重進行,嚴加預防。如測定有大量殘餘尿時,應考慮將導尿管留置引流。③進行靜脈腎盂造影時,解除加壓腹帶拍最後一張片後,讓患者排空膀胱再行拍片一張,即可顯示殘餘尿情況。
5.其它檢查:除血尿常規檢查外,尿培養及腎功能檢查亦很重要。如考慮手術治療時,應作心、肺、肝及血管方面檢查及血液生化方面檢查。
可分急診處理,非手術治療,手術治療:
(一)急診處理:患者常因急性尿瀦留來院就診,急性尿瀦留需要及時解決,以解除痛苦而挽救生命。解決方法,一般是首選用F-14號橡皮導尿管導尿。如導尿管受阻可在肛門內肥大腺體之下緣,以手指向前推壓導尿管之頂端,使導管頂端抬起,則可插入膀胱。大量瀦留尿液,不可快速一次放空,調節導管深淺,固定留置引流,同時可開始向內分泌素治療。
如導尿管無法放入,則急症作恥骨上膀胱造瘻,此手術操作簡單病人負擔不大,可在局麻或針麻下施行,同樣在大量瀦尿情況下,不應快速將尿液放空,同時注意以下兩項:即探查膀胱內情況要細緻全面,前列腺肥大程度如何、何葉肥大、質地如何、有無其它合併症,把情況瞭解細緻全面,並於手術記錄中詳細記述,為以後治療提供必要的指南。另外造瘻引流管宜留置於膀胱高位,即膀胱高位造瘻。至於膀胱穿刺,在有條件治療本病的情況下,不採用此法,以避免發生其它合併症,給病人帶來更多痛苦。還有是否可急症作前列腺摘除術,採用此法,以避免發生其它合併症,給病人帶來更多痛苦。還有是否可急症作前列腺摘除術,解決急性尿瀦留問題,更為人們多不贊同。概病人皆為高齡,長期排尿障礙已有腎功虧損,亦常有其它系統疾病存在,而手術本身又屬較大手術,權衡利害,不可輕舉。膀胱造瘻後,排尿問題解決,在性激素治療情況下,全面檢查瞭解各方面情況,再決定須否及能否施行二期前列腺切除術。
(二)非手術治療:指性激素的治療而言。前列腺肥大症病因既與性腺內分泌紊亂有關,人們相信性腺內分泌的治療,應獲得良好效果,在這方面的情況是:
①雄性激素的治療:1935~1958年期間曾有Walther等人推荐雄性激素治療前列腺肥大。以後Menllner指出雄性激素的作用,主要在於增加膀胱肌肉的張力。Enfedznier的經驗總結認為雄性激素對早期前列腺肥大有一定的療效。對晚期患者無效。Greissman認為雄性激素對純肌瘤性的前列腺肥大有效,對腺性肥大無效。Jackot的經驗是對超高齡76~86歲以上患者,有良好的療效,對75歲以下的患者,效果則很差。總之雄性激素治療前列腺肥大,有很多選擇條件,故未能得到廣泛的推廣應用。
②雄性素及雌性素合併應用治療:用雄性素和雌性素以3:1的比例治療本病,結果可使膀胱張力增強,前列腺亦有所縮小。Gloss用丙酸睪丸素5~10毫克加乙稀雌酚治療前列腺腺肥大症,觀察三個月至四年,20例有顯著進步。Kanfman用丙酸睪丸素25毫克加雌性素1.25毫克,每週三次,治療六個月,28例中殘餘尿減少者15例、腺體縮小者14例,無一例增大。看來聯合應用兩種激素比單用雄性素的效果好。
③雌性素治療:大量的臨床經驗證明,應用雌性素治療前列腺肥大症,可得到良好的效果。國內蓸晨濤在1959年報告用女性素治療本病的經驗是80%有良好的效果,王歷耕在62年報告用雌性素治療本病的效果是75%,國外有Topchan於1951年報告用Synestrol治療前列腺肥大244例76.2%得到良好的效果,其後又治療103例,82%效果良好。Synestrol的用量是40~60毫克肌注,兩個月為一療效。Ende在17例前列腺肥大併發尿瀦留患者,用Premerin靜注治療一時期後,均得到痊癒,經隨診一年以上16例未有復發。目前應用女性素治療前列腺肥大,已為廣泛採用的方法。
(三)手術治療:對於體質尚好,能耐受手術患者,仍以手術治療為佳。因內分泌素治療僅是相對的治癒,復發機會仍然存在,遠不如手術解決問題完全徹底。手術方式可有多種,重要者有下列數種:
①恥骨上前列腺切除術:在恥骨上膀胱切除前列腺是一古老的手術方法。可一期施行,亦可分二期施行。一般情況差的病人,如有嚴重的腎臟損害及心力衰竭,需先作膀胱造瘻引流,待腎功能恢復,心臟情況亦好轉能耐受手術時,再考慮手術治療,對於此類病人在膀胱造瘻引流的同時并用性激素來治療是否相宜問題,結論是性激素治療可減少術中出血量,而不致造成不利手術的因素,國內趙玉琦1966年報導112例的治療經驗,說明了此一問題(圖1)
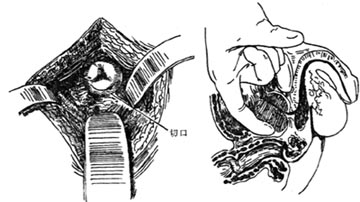
圖1 恥骨上前列腺摘除術
②恥骨後前列腺切除術:1945年Millin氏所創用,手術途徑恥骨後膀胱外,不需切開膀胱,在恥骨聯合後膀胱前間隙暴露前列腺,在內括約肌平面以下切開包膜,剜出前列腺體之肥大部分,然後縫合被膜。本術式對較小而纖維化的腺體摘除,最為適宜。
③經會陰部前腺摘除術:此手術需要在會陰部切開暴露前列腺,需要特殊經尿道的牽引器械,使膀胱頸部較好地暴露於會陰部的切口。本術式操作範圍深窄,易於傷及直腸及膀胱內括約肌,為前列腺癌腫切除術所必取之途徑。
④經尿道切除前列腺:通過電灼刮切內診鏡,經尿道內將肥大之腺體一條一條地刮除,至排尿通暢。此手術可多次重複進行,但均不能把肥大之腺體切除乾淨。
此外尚有經恥骨下前列腺切除術,經骶骨旁進路前列腺切除術,均未能廣泛使用,僅就上述四種前列腺手術之優缺點比較如下。
表一 四種膠列腺手術優、缺點比較表
| 手術方式 | 優點 | 缺點 |
| 恥骨上前列腺切除術 | 手術方法簡單。膀胱暴露清楚,膀胱內之情況可全面瞭解,可將肥大之腺組織全部切除。 | 出血較多。膀胱造瘻後癒合時間長。不適用於有癌變情況。 |
| 恥骨後前列腺切除術 | 可將肥大組織全部切除手術途徑簡便,可嚴密縫合,控制出血。術後恢復較快。 | 暴露不理想。前旁靜脈叢易出血。不能瞭解膀胱內情況。恥骨炎發生率較高 |
| 會陰部前列腺切除術 | 可將肥大之組織全部切除。早期腫瘤亦可切除。尿道外膜可以縫合。引流低位。 | 有損傷直腸及外括約肌之危險。膀胱暴露不佳。 |
| 經尿道切除前列腺術 | 病人負擔小,死亡率低。可分期多次進行。可察知膀胱內情況。 | 須要特殊器械。須要特殊操作技術。可發生溶血性反應。 |
疝;痔;脫肛;下肢靜脈曲張;肺氣腫
本病應與前列腺癌、前列腺結核、前列腺結石、前列腺囊腫、膀胱頸攣縮(Marion氏病)、輸尿管間嵴肥大、神經病原性膀胱、膀胱腫瘤、結石、異物等相鑒別。上述諸病,通過查體、化驗、肛指檢查、膀胱鏡檢查,絕大多數情況均可作出鑒別。只有前列腺癌在非典型病例,依據前述檢查方法,難以得出結論,可用以下方法,輔助鑒別診斷:
1.血清酸性磷酸酶測定:前列腺組織含酸性磷酸酶特高,有癌變時,含量增加,利用此原理進行此項檢查,血清酸性磷酸酶正常值按King-Armsstrong為1~5單位,按Bodansky為0.5~2單位,自1950年新的檢查方法確定其值0.7K-A單位。前列腺癌患者,半數以上高於正常值。注意於應用睪丸激素或作前列腺按摩後可出現假陽性。
2. 血清鹼性磷酸酶測定:當有骨轉移時,血清鹼性磷酸酶為升高,正常值Bodahsky2~4.5單位,King-Armstrong8~14單位,但須注意假陽性。
3.前列腺活檢:經會陰或直腸均可進行前列腺穿刺活檢。
4.精囊射精管造影:前列腺肥大僅可見有對稱性的擴大,邊緣整齊;前列腺癌則見有狹窄、不規則、邊緣不齊、或缺損。