| 病名 | 二尖瓣狹窄 |
| 別名 | mitral stenosis |
絕大多數二尖瓣狹窄(mitral stenosis)是風濕熱的後遺症。極少數為先天性狹窄或老年性二尖瓣環或環下鈣化。二尖瓣狹窄患者中2/3為女性。約40%的風濕性心臟病(風心病)患者為單純性二尖瓣狹窄,呈現二尖瓣面容。
bubble_chart 發病機理
正常二尖瓣質地柔軟,瓣口面積約4~6cm2。當瓣口面積減小為1.5~2.0cm2時為輕度狹窄;1.0~1.5cm2時為中度狹窄;<1.0cm2時為重度狹窄;二尖瓣狹窄後的主要病理生理改變是舒張期血流由左心房流入左心室時受限,使得左心房壓力異常增高,左心房與左心室之間的壓力階差增加,以保持正常的心排血量。左心房壓力的升高可引起肺靜脈和肺毛細血管壓力的升高,繼而擴張和淤血。此時患者休息時可無明顯症狀,但在體力活動時,因血流增快,肺靜脈和肺毛細血管壓力進一步升高,即刻出現困難,咳嗽,紫紺,甚至急性肺水腫。肺循環血容量長期超負荷,可導致肺動脈壓力上升。長期肺動脈高壓,使肺小動脈痙攣而硬化,并引起右心室肥厚和擴張,繼而可發生右心室衰竭。此時肺動脈壓力有所降低,肺循環血流量有所減少,肺瘀血得以緩解。
單純二尖瓣狹窄時,左心室舒張末期壓力和容積正常。多數二尖瓣狹窄患者運動左心室射血分數升高,收縮末期容積減低。約有四分之一的二尖瓣狹窄嚴重者出現左心室功能障礙,表現為射血分數和其它收縮功能指數的降低,這可能是慢性前負荷減小的結果。多數二尖瓣狹窄的患者靜息心排血量在正常範圍,運動時心排血量的增加低於正常;少數嚴重狹窄者靜息心排血量低於正常,運動時心排血量不增加反而降低,其主要原因除了二尖瓣狹窄外,還有左右心室功能均已受損。此外,由於左心房擴大,難於維持正常的心電活動,故常發生心房顫動。心室率快的快速心房顫動可使肺毛細血管壓力上升,易加重肺淤血或誘發肺水腫。
病理變化先瓣膜交界處和基底部炎症水腫和贅生物形成,由於纖維化和(或)鈣質沉著,瓣葉廣泛增厚,粘連,腱索融合,縮短,瓣葉僵硬,導致瓣口變形和狹窄,狹窄顯著時成為一個裂隙樣的孔。按病變程度分為隔膜型和漏斗型。隔膜型主瓣體無病變或病變較輕,活動尚可;漏斗型瓣葉明顯增厚和纖維化,腱索和乳頭肌明顯粘連和縮短,整個瓣膜變硬呈漏斗狀,活動明顯受限。常伴有不同程度的關閉不全。瓣葉鈣化進一步加重狹窄,并可引起血栓形成和栓塞。先天性的二尖瓣狹窄,其瓣葉增厚、交界融合、腱索增厚或縮短、乳頭肌肥厚或纖維化,瓣上可有狹窄環、瓣下可有纖維帶。最具特徵性是只有一個乳頭肌的二尖瓣降落傘狀畸形,兩個瓣葉的腱索都連接在此乳頭肌上,整個瓣膜開加降落傘。
bubble_chart 臨床表現(一)症狀 通常情況下,從初次風濕性心臟炎到出現明顯二尖瓣狹窄的症狀可長達10年;此後10~20年逐漸喪失活動能力。
1.呼吸困難 勞動力性呼吸困難為最早期的症狀,主要為肺的順應性降低所致。隨著病程發展,日常活動即可出現呼吸困難,以及端坐呼吸,當有勞累,情緒激動,呼吸道感染,性交,妊娠或快速心房顫動等誘因時,可誘發急性肺水腫。
2.咳嗽 多在夜間睡眠時及勞動後。多為乾咳;併發支氣管炎或肺部感染時,咳粘液樣或膿痰。左心房明顯擴大壓迫支氣管亦可引起咳嗽。
3.咯血 ①痰中帶血或血痰,與支氣管炎,肺部感染,和肺充血或毛細血管破裂有關;常伴夜間陣發性呼吸困難;二尖瓣狹窄晚期出血肺梗塞時,亦可咯血痰;②大量咯血,是由於左心房壓力突然增高,以致支氣管靜脈破裂出血造成。多見於二尖瓣狹窄早期,僅有輕度或中度肺動脈增高的患者。③粉紅色泡沫痰,為毛細血管破裂所致,屬急性肺水腫的特徵。
4.胸痛 約有15%的二尖瓣狹窄患者有胸痛表現,可能是由於肥大的右心室壁張力增高,同時心排血量降低致右心室缺血引起。經二尖瓣分離術或擴張術後可緩解。
5.血栓栓塞 20%的二尖瓣狹窄患者在病程中發生血栓栓塞,其中80%有心房顫動。栓塞可發生在腦血管,冠狀動脈和腎動脈,部分病人可反覆發生。或為多發生性栓塞。
6.其它症狀 左心房擴大和左肺動脈擴張可壓迫左喉返神經,引起聲音嘶啞;左心房顯著擴大可壓迫食道,引起吞嚥困難;右心室衰竭時可出現食慾減退,腹脹,噁心等症狀。
(二)特徵
1.心臟聽診 心尖區舒張中晚期低調的隆隆樣雜音,呈遞增型,局限性,左側臥位時明顯,可伴有舒張期震顫。心尖區第一心音亢進,呈拍擊樣。可在80~85%的患者胸骨左緣3~4肋間或心尖區內側聞及二尖瓣開瓣音(opening snap, OS),此音緊跟第二心音後,高調短促而響亮,呼氣時明顯,是隔膜型瓣膜口的主瓣(二尖瓣前葉)在開放時發生震顫所致,拍擊樣第一心音和二尖瓣開瓣音的存在,高度提示二尖瓣狹窄以及瓣膜仍有一定的柔順性和活動力,有助於隔膜型二尖瓣狹窄的診斷,對決定手術治療的方法有一定的意義。由於肺動脈高壓,可出現肺動脈瓣第二心音亢進和分裂。嚴重肺動脈高壓時,可在胸骨左緣第2~4肋間聞及一高調,遞減型的舒張早中期雜音,呈吹風樣,沿胸骨左緣向三尖瓣區傳導,吸氣時增強。此乃由於肺動脈及其瓣環的擴張,造成相對性肺動脈瓣關閉不全的雜音(Graham-Settll雜音)。有時還可聽到肺動脈瓣收縮早期喀喇音,此音呼氣時明顯,吸氣時減輕。嚴重的二尖瓣狹窄患者,由於肺動脈高壓,右心室擴大,引起三尖瓣瓣環的擴大,導致相對性三尖瓣關閉不全。右心室收縮時部分血流通過三尖瓣口返流到右心房,因而出現三尖瓣區全收縮期吹風樣雜音,向心尖區傳導,吸氣時明顯。
2.其他體徵 二尖瓣面容見於嚴重二尖瓣狹窄的患者,由於心排血量減低,患者兩顴呈紫紅色,口唇輕度紫紺。四肢末梢亦見發紺。兒童期發生二尖瓣狹窄者,心前區可見隆起,左乳頭移向左上房,並有胸骨左緣處收縮期抬舉樣搏動,中度以上狹窄患者心臟濁音界在胸骨左緣第三肋間向左擴大,表示肺動脈和右心室增大。頸靜脈搏動明顯,表明存在嚴重肺動脈高壓。(一)X線檢查 最早的改變是左心緣的左心房弧度明顯,肺動脈主幹突出,肺靜脈增寬,右前斜位鋇劑透視可見擴張的左心房壓迫食道。病變嚴重時,左心房和右心室明顯增大,後前位片示心影右緣呈雙重陰影,肺門陰影加深,主動脈弓較小。左心室一般不大。當左心房壓力達2.7kPa(20mmHg)時,中下肺可見Kerley B線。長期肺淤血後含鐵血黃素沉積,雙下肺野可出現散在的點狀陰影。老年患者常有二尖瓣鈣化,青壯年亦不少見(圖1,2)。
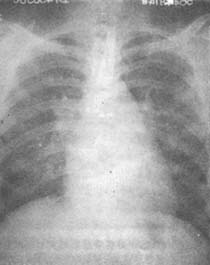
圖1 風濕性心臟病 二尖瓣狹窄
心臟X線後前影:心臟左緣中段豐滿,右緣右心房之上左心房凸出成雙弓
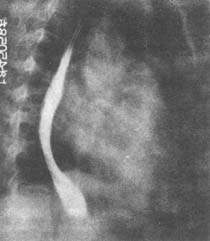
圖2 風濕性心臟病 二尖瓣狹窄
心臟X線右前斜位:食管下段受左心房壓迫向後移位,肺動脈圓錐隆起
(二)心電圖檢查 輕度二尖瓣狹窄者心電圖可正常。特徵性的改變為P波增寬且呈雙峰形,提示左心房增大。合併肺動脈高壓時,顯示右心室增大,電軸右偏。病程晚期常合併心房顫動(圖3)。
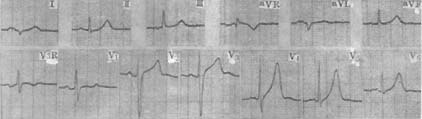
圖3 風濕性心臟病 二尖瓣狹窄
(三)超聲心動圖檢查 是最敏感和特異的無創性診斷方法,對確定瓣口面積和跨瓣壓力階差,判斷病變的程度,決定手術方法以及評價手術的療效均有很大價值。二維超聲心動圖上可見二尖瓣前後葉反射增強,變厚,活動幅度減小,舒張期前葉體部向前膨出呈氣球狀,瓣尖的前後葉距離明顯縮短,開口面積減小。M型超聲可見舒張期充盈速率下降,正常的雙峰消失,E峰後曲線下降緩慢,二尖瓣前葉,後葉於舒張期呈從屬於前葉的同向運動,即所謂城垛樣改變。左心房擴大,右心室肥大及右心室流出道變寬。多普勒超聲顯示緩慢而漸減的血流通過二尖瓣(圖4,5,6)。

圖4 二尖瓣狹窄M型超聲心動圖
示二尖瓣曲線呈城垛樣改變,各波大小形態不一,由心房顫動所致
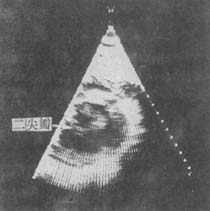
圖5A 二尖瓣狹窄扇形超聲心動圖矩軸觀
示舒張期二尖瓣口開口受限,瓣葉變厚
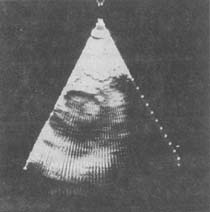
圖5B 二尖瓣狹窄扇形超聲心動圖短軸觀
(示收縮期)

圖6A 二尖瓣狹窄扇形超聲心動圖長軸觀
示舒張期二尖瓣前葉穹形改變,左心房及左心室增大
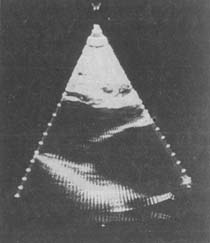
圖6B 二尖瓣狹窄扇形超聲心動圖長軸觀
示收縮期
(四)放射性核素檢查 放射性核素血池顯像示左心房擴大,顯像劑濃聚和通過時間延長,左心室不大。
肺動脈高壓時,可見肺動脈主幹和右心室擴大。
(五)右心導管檢查 右心室,肺動脈及肺毛細血管壓力增高,肺循環阻力增大,心排血量減低。穿刺心房間隔後可直接測定左心房和左心房的壓力,二尖瓣狹窄早期舒張期跨瓣壓力階差正常,隨著病情加重,壓力階差增大,左心房收縮時壓力曲線呈高大的a波。
一.病史、症狀:
最早出現的症狀為夜間陣發性呼吸困難,嚴重時端坐呼吸;極重者可產生肺水腫,咳嗽,咳粉紅色泡沫樣痰,多於睡眠或活動後加重,可伴有咳痰,痰中帶血,咯血,隨著病情進展,出現下肢浮腫、尿少時,則呼吸困難可減輕。
二.體檢發現:
二尖瓣面容,口唇輕度紫紺。心前區隆起,心尖部可觸及舒張期細震顫,心界於第三肋間向左擴大。心尖部S1亢進,呈拍擊性,在胸骨左緣Ⅲ~Ⅳ肋間至心尖內上方可聞及開拍音,若瓣葉失去彈性則亢進的S1及開瓣音可消失;心尖部可聞及舒張中、晚期隆隆樣雜音,呈遞增性,以左側臥位,呼吸末及活動後雜音更明顯;肺動脈瓣P2音亢進伴分裂;在肺動脈瓣區胸骨左緣Ⅱ~Ⅲ肋間聞短促的舒張早期潑水樣雜音,(Graham-Steell雜音)深吸氣時加強。
三.輔助檢查:
X線檢查示肺動脈幹突出,左心房大,右心室大,左主支氣管上抬,食道可見左房壓跡。肺上部血管影增多、增粗,肋隔角可見Kerley's B線。ECG示:P波增寬>0.11s,有切跡,右心室肥大;後期可有房顫。UCG示二尖瓣瓣膜增厚、粘連、鈣化,瓣口狹窄,左房、右心室腔擴大,心房可見血栓;多普勒超聲示二尖瓣下舒張期湍流頻譜。
四.鑒別診斷:
應與其他病因的二尖瓣狹窄鑒別。
(一)代償期治療 適當避免過度的體力勞動及劇烈運動,保護心功能;對風濕性心臟病患者應積極預防鏈球菌感染與風濕活動以及感染性心內膜炎。
(二)失代償期治療 出現臨床症狀者,宜口服利尿劑并限制鈉鹽攝入。右心衰竭明顯或出現快速心房顫動時,用洋地黃類製劑可緩解症狀,控制心室率。出現持續性心房顫動一年以內者,應考慮藥物或電復律治療。對長期心力衰竭伴心房顫動者可採用抗凝治療,以預防血栓形成和動脈栓塞的發生。
治療的關閉是解除二尖瓣狹窄,降低跨瓣壓力階差。常採用的手術方法有:
1.經皮穿刺二尖瓣球囊分離術。這是一種介入性心導管治療技術,其適應證為單純二尖瓣狹窄。此方法能使二尖瓣口面積擴大至2.0cm2以上,明顯降低二尖瓣跨瓣壓力階差和左心房壓力,提高心臟指數,有效地改善臨床症狀。經皮穿刺二尖瓣球囊分離術不損害瓣下結構,操作熟練者,亦可避免併發症的發生;並且不必開胸,較為安全,患者損傷小,康復快,近期療效已肯定。
2.二尖瓣分離術 有閉式和直視式兩種。閉式多採用經左心室進入使用擴張器方法,對隔膜型療效最好。手術適應症為患者年齡不超過55歲,心功能在2~3級,近半年內無風濕活動或感染性心內膜炎,術前檢查心房內無血栓,不伴有或僅有輕度二尖瓣關閉不全或主動脈瓣病變且左心室不大。合併妊娠而需手術者宜在孕期6月以內進行。對中度或重度二尖瓣關閉不全;疑有心房內血栓形成;瓣膜重度鈣化或腱索明顯融合縮短的患者,應行直視式分離術。
3.人工瓣膜替換術 指徵為:心功能在3~4級,伴有明顯二尖瓣關閉不全和(或主動脈瓣病變且左心室增大;瓣膜嚴重鈣化以致不能分離修補;鈣化粥樣瘤引起狹窄者。常用機械瓣或生物瓣。機械瓣經久耐用,不致鈣化或感染,但須終身抗凝治療;伴有潰瘍病或出血性疾病者忌用。生物瓣不需抗凝治療,但可因感染性心內膜炎或數年後瓣膜鈣化或機械性損傷而失效。
(一)心律失常 以房性心律失常最多見,先出現房性早搏,以後房性心動過速,心房扑動,陣發性心房顫動直至持久性心房顫動。左心房壓力增高導致的左心房擴大和風濕炎症引起的左心房壁纖維化是心房顫動持續存在的病理基礎。心房顫動降低心排血量,可誘發或加重心力衰竭。出現心房顫動後,心尖區舒張期隆隆雜音的收縮期前增強可消失,快速心房顫動時心尖區舒張期隆隆雜音可減輕或消失,心率減慢時又明顯或出現。
(二)充血性心力衰竭和急性肺水腫 50~75%的患者發生充血性心力衰竭,為二尖瓣狹窄的主要死亡原因。呼吸道感染是心力衰竭的常見誘因,在女性患者中妊娠和分娩亦常誘發心力衰竭。急性肺水腫是重度二尖瓣狹窄的急重併發症,多發生於劇烈體力活動,情緒激動,感染,突發心動過速或快速心房顫動時,在妊娠和分娩時更易誘發。上述情況下心室率明顯加快,左心室舒張充盈時間縮短;肺循環血量增加;左心房壓力明顯升高,導致肺毛細血管壓力增高,血漿滲出至組織間隙或肺泡內,從而引起急性肺水腫。
(三)栓塞 以腦栓塞最常見,亦可發生於四肢、腸、腎和脾等臟器,栓子多來自擴大的左心耳伴心房顫動者。右心房來源的栓子可造成肺栓塞或肺梗塞。
(四)肺部感染 本病患者常有肺靜脈壓力增高及肺淤血,易合併肺部感染。出現肺闊別感染後往往加重或誘發心力衰竭。
(五)亞急性感染性心內膜炎 較少見。
發現心尖區隆隆樣舒張期雜音並有左心房擴大,即可診斷二尖瓣狹窄,超聲心動圖檢查可明確診斷。臨床上二尖瓣狹窄應與下列情況的心尖區舒張期雜音鑒別:
(一)急性風濕性心臟炎 心尖區有高調,柔和的舒張早期雜音,每日變化較大,風濕活動控制後,雜音可消失。這是因為心室擴大,二尖瓣相對狹窄所致,即Carey-Coombs雜音。
(二)「功能性」二尖瓣狹窄 見於各種原因所致的左心室擴大,二尖瓣口流量增大,或二尖瓣在心室舒張期受主動脈返流血液的衝擊等情況,如大量左至右分流的動脈導管未閉和心室間隔缺損,主動脈瓣關閉不全等,此雜音歷時較短,無開瓣音,性質較柔和,吸入亞硝酸異戊酯雜音減低,應用升壓藥後雜音加強。
(三)左房粘液瘤 為心臟原發性腫瘤中最常見者。臨床症狀和體徵與二尖瓣狹窄相似,但呈間歇性,隨體位而變更,一般無開瓣音而可聽到腫瘤扑落音,心房顫動少見而易有反覆的周圍動脈栓塞現象。超聲心動圖表現為二尖瓣後面收縮期和舒張期均可見一團雲霧狀回聲波。心導管檢查顯示左心房壓力明顯升高,選擇性造影示左心房內充盈缺損。後者目前已少用,因有促使瘤栓脫落的可能。
(四)三尖瓣狹窄 胸骨左緣下端聞及低調的隆隆樣舒張期雜音,吸氣時因回心血量增加可使雜音增強、呼氣時減弱。竇性節律時頸靜脈a波增大。二尖瓣狹窄舒張期雜音位於心尖區,吸氣時無變化或減弱。超聲心動圖可明確診斷。
(五)原發性肺動脈高壓 多發生於女性患者,無心尖區舒張期雜音和開瓣音,左心房不擴大,肺動脈術嵌壓和左心房壓力正常。