| 病名 | 胸廓出口綜合徵 |
|---|
胸廓出口綜合徵是鎖骨下動、靜脈和臂叢神經在胸廓上口受壓迫而產生的一系列症狀。
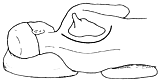
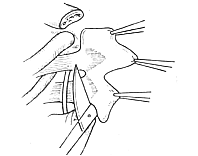
壓迫神經和/或血管的原因有異常骨質,如頸肋、第7頸椎橫突過長,第1肋骨或鎖骨兩叉畸形,外生骨疣,外傷引致的鎖骨或第1肋骨骨折,肱骨頭脫位等情況。此外有斜角肌痙攣、纖維化;肩帶下垂和上肢過度外展均可引起胸廓出口變狹窄,產生鎖骨下血管及臂叢神經受壓迫症狀。此外上肢正常動作如上臂外展,肩部向後下垂,頸部伸展,面部轉向對側,以及深吸氣等也可使肋鎖間隙縮小,神經和血管受壓迫的程度加重(圖1)。
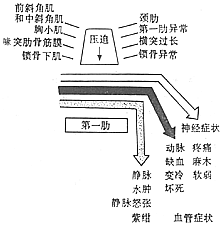
圖1 胸廓出口綜合徵發病示意圖──剪刀樣壓迫
胸廓上口上界為鎖骨,下界為第1肋骨,前方為肋鎖韌帶,後方為中斜角肌。上述肋鎖間隙又被前斜角肌分為前、後兩個部分。鎖骨下靜脈位於前斜角肌的前方與鎖骨下肌之間;鎖骨下動脈及臂叢神經則位於前斜角肌後方與中斜角肌之間(圖1)。
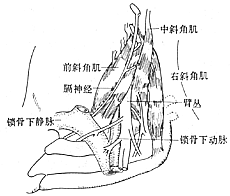
圖1 斜角肌與鎖骨下動、靜脈和臂叢之間解剖(已切除鎖骨)
【病理改變】神經受壓損傷常為假炎性腫脹樣,感覺纖維最先受累,運動神經僅在晚期出現受壓。此症狀嚴重,較難恢復。神經受壓時間過久則會通過交感神經導致血管舒縮障礙。鎖骨下動脈血管壁可發生改變,動脈外膜增厚,間質水腫及同膜增厚伴管腔內血栓形成。早期血栓為纖維素血小板型,可出現雷諾氏(Raynaud)現象。交感神經纖維收縮反射可加重指尖血管阻塞。靜脈在過度外展或內收時受到壓迫,可觀察到血液逆流停滯和外周靜脈壓上升,壓迫消失後恢復正常。靜脈壁反覆損傷可發展類似炎症後纖維化樣改變,靜脈呈白色,失去半透明狀態,且口徑明顯減小,形成側支循環。早期發展趨勢為靜脈血栓,如側支循環尚未形成,則可引起指端壞死改變。
分為神經受壓和血管受壓兩類,神經受壓的症狀較為多見,也有神經和血管同時受壓。
(一)神經受壓症狀有疼痛,感覺異常與麻木,常位於手指和手的尺神經分佈區。也可在上肢、肩胛帶和同側肩背部疼痛并向上肢放射。晚期有感覺消失,運動無力,魚際肌和骨間肌萎縮,4~5指伸肌麻痺形成爪形手。
(二)動脈受壓有手臂或手的缺血性疼痛、麻木、疲勞、感覺異常、發涼和無力。受壓動脈遠端擴張形成血栓使遠端缺血。靜脈受壓有疼痛、腫脹、痠痛、遠端腫脹和紫首先確定神經受壓多發生在尺神經分佈區。動脈受壓有橈動脈和肱動脈搏動減弱或消失,鎖骨上和腋部聽到雜音。靜脈受壓有靜脈怒張,遠端浮腫及紫紺。下列檢查方法對確診有一定幫助。
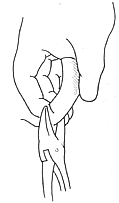
1.上肢外展試驗 上肢外展90°,135°和180°,手外旋,頸取伸展位。使鎖骨下神經血管緊束壓在胸小肌止點下方和鎖骨與第1肋骨間隙處,可感到頸肩部和上肢疼痛或疼痛加劇。橈動脈搏動減弱或消失,血壓下降2.0kPa(15mmHg),鎖骨下動脈區聽到收縮期雜音(圖1)。
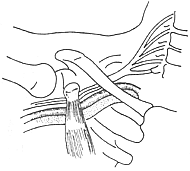
圖1 患側上肢外展90°以上,手外旋,頸伸展位,鎖骨下動、靜脈與臂叢在胸小肌止點下方和鎖骨與第一肋骨間隙處受壓
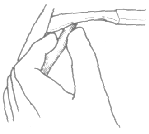
2.Adson或斜角肌試驗 在捫及橈動脈搏動下進行監測。病人深吸氣、伸頸,并將下頜轉向受檢側,如橈動脈搏動減弱或消失則為陽性發現(圖1)。
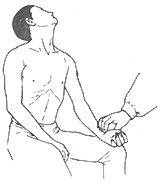
圖2 Adson試驗
3.尺神經傳導速度測定 分別測定胸廓出口,肘部,前臂處尺神經傳導速度。正常胸廓出口為72m/s,肘部55m/s,前臂59m/s。胸廓出口綜合徵病人胸廓出口尺神經傳導速度減少至32~65m/s,平均為53m/s。
4.多普勒超聲檢查和光電流量計檢測 作為估計胸廓出口綜合徵的血管受壓檢查方法,但并非特異檢查方法。但可排除血管疾病。根據術前和術後血流情況,估計手術療效。
5.選擇性血管造影 用於嚴重動靜脈受壓、合併動脈瘤、粥樣斑塊、栓塞和靜脈血栓形成,以明確病變性質和排除其它血管病變。
根據病史、局部體檢、胸部和頸椎X線攝片和尺神經傳導速度測定,一般可以明確診斷。胸廓出口綜合徵的鑒別診斷應考慮頸椎疾病,臂叢或上肢周圍神經疾病,血管疾病,心、肺、縱隔疾病。疑有心絞痛病例需作心電圖和選擇性冠狀動脈造影術。
可分為保守治療和手術治療兩種。
(一)保守治療 適用於症狀輕和初發病人,方法有:
1.左或右鎖骨上窩壓痛區注射1%普魯卡因5ml加氫化可的松1ml注入局部肌肉內,每週1次,3~5次為一療程。局部肌肉有勞損史者效果明顯。
2.口服地塞米松、強的松和消炎痛等藥物。
3.理療:鎖骨上窩採用透熱療法或碘離子透入。
4.肩帶肌肉鍛煉的體療和頸部牽引等。
(二)手術治療 適用於經過1~3個月非手術治療後症狀無改善甚至加重,尺神經傳導速度經過胸廓出口低於60m/s者;血管造影顯示鎖骨下動脈和靜脈明顯狹窄受阻者;局部劇痛或靜脈受壓症狀顯著者。
手術原則是解除對血管神經束的骨性剪刀樣壓迫,必須截除第1肋骨全長和解除有關壓迫因素,使臂叢和鎖骨下動脈下移而又不產生畸形併發症。
手術途徑有兩種:
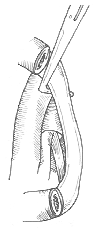
(一)腋下途徑 全麻或高位硬膜外麻醉,斜臥位,患肢抬高45°,抬舉上肢後在腋毛下緣第3肋骨水平作長6~7cm橫行切口。在胸大肌和背闊肌間解剖至胸廓,在筋膜下向上分離至腋窩頂部。在第1肋骨上緣見到神經血管束。抬舉上肢使血管神經束離開第1肋骨,切斷前斜角肌,切除第1肋骨和骨膜,前端至肋軟骨,後端至橫突,術畢檢查骨殘端有無壓迫臂叢。此手術創傷較小,出血較少,但顯露差,易造成第1肋骨切除不徹底(圖1)。
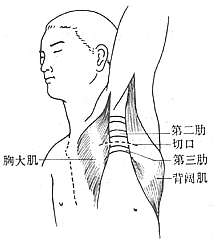
圖1 胸廓出口綜合徵手術切口腋下途徑
病人取斜側臥位,上肢上舉,切口至第三肋上面至腋毛下緣
(二)肩胛旁途徑 全麻下側臥位,患肢向上90°。切口起自高位肩胛骨旁區,沿肩胛骨內方向下繞向腋部。切斷背闊肌,菱形肌和前鋸肌。將肩胛骨向上向外撐開,切斷中斜角肌纖維,顯露第1肋骨。切除第2肋骨後段,增加對第1肋骨顯露而對第2肋間神經起減壓作用。對頸椎側凸或圓錐胸也起到擴大胸頂空隙作用。切斷第1斜角肌和第1肋骨全長,而對骨性異常如頸肋、椎體橫突過長及異常纖維束帶等均應切除,此手術切口較大,術畢時需仔細止血防止血腫後機化粘連。此切口能滿意截除第1肋骨和解除有關壓迫因素,適用於再次手術病人。缺點是創傷較大,出血較多。手術併發症有損傷胸膜引起氣胸,術中牽拉臂叢引起手臂麻木無力或術後血腫的感染。術後約有90%以上的病例症狀消失(圖2)。
|
|
(1)側後切口示意 | (2)游離前端骨膜 |
|
|
(3)切除第一肋骨近橫突 | (4)游離前面骨膜 |
| |
(5)切除肋骨後,切除骨膜及附著斜角肌 | |
圖2