| 病名 | 急性闌尾炎 |
急性闌尾炎是外科常見病,居各種急腹症的首位。1886年Fitz首先命名,1889年McBurney提出外科手術治療本病的觀點。一個世紀以來,由於外科技術、麻醉、抗菌藥物治療和護理的改進,絕大多數病人得到治癒,死亡率已降至0.1%左右。轉移性右下腹痛及闌尾點壓痛、反跳痛為其常見臨床表現,但是急性闌尾炎的病情變化多端,因此對每一具體病例都應認真對待,詳盡詢問病史,仔細檢查,這樣才能準確診斷,早期手術,防止併發症,提高治癒率。
bubble_chart 病因學
1.闌尾管腔阻塞 闌尾的解剖學特點,如管腔細窄,開口狹小,壁內有豐富淋巴組織,繫膜短使闌尾捲曲成弧形等,這些都是導致管腔易於阻塞的因素。此外,食物殘渣、糞石、異物、蛔蟲、腫瘤等也常造成管腔阻塞。管腔阻塞後,闌尾粘膜分泌粘液積聚,腔內壓力上升,血運發生障礙,使闌尾炎症加劇。
2.胃腸道疾病影響 胃腸道的一些疾病,如急性腸炎、炎性腸病、血吸蟲病等,都可直接蔓延至闌尾,或引起闌尾管壁肌痙攣,使血運障礙而致炎症。
3.細菌入侵 闌尾發生梗阻和炎症後,粘膜潰瘍,上皮損害,管腔內細菌不能排出而伺機繁殖生長,侵入管壁,使感染加劇。致病細菌多為腸道內的各種革蘭氏陰性桿菌和厭氧菌。
急性闌尾炎雖然常表現為闌尾壁受到不同程度的細菌侵襲所致的化膿性感染,但其發病機制卻是一個較為複雜的過程,歸納起來與下列因素有關。
一、闌尾管腔阻塞:闌尾的管腔狹小細長,遠端封閉呈盲端,管腔發生阻塞是誘發急性闌尾炎的基礎。闌尾管腔發生阻塞後,大量粘液在腔內瀦留,使腔內壓力逐漸上升,過高壓力可壓迫粘膜,使其出現壞死及潰瘍,為細菌侵入創造了條件。如腔內壓持續增高,闌尾壁也受壓,首先靜脈回流受阻,靜脈血栓形成,闌尾壁水腫及缺血,腔內細菌可滲透到腹腔。嚴重時動脈也受阻,使部分、甚至整個闌尾發生壞死。
闌尾管腔梗阻的部位大多在闌尾的根部,當然也可在闌尾的中段和遠段,梗阻的原因有:
1.淋巴滬泡的增生:闌尾粘膜下層有著豐富的淋巴組織,任何原因使這些組織腫脹,均可引起闌尾腔的狹窄。在青少年急性闌尾炎中,約有60%是由淋巴組織腫脹而誘發。有人曾觀察到闌尾炎的發生與闌尾內淋巴滬泡的數目多少有密切關係。
2.糞石阻塞:約35%,糞石是由闌尾腔內糞便、細菌及分泌物混合、濃縮而成,是引起成年人急性闌尾炎的主要原因。3.異物:約4%,如食物中的殘渣,寄生蟲蟲體和蟲卵等。
4.先天性因素或炎症性粘連:可使闌尾發生扭曲、摺疊,索帶、腫物壓迫可使闌尾腔狹窄。
5.盲腸和闌尾壁的病變:闌尾開口附近盲腸壁的炎症、腫瘤及闌尾本身息肉、套迭等均可導致闌尾腔的阻塞。
二、細菌感染:闌尾腔內存在大量細菌,包括需氧菌及厭氧菌兩大類,菌種與結腸內細菌一致,主要為大腸桿菌,腸球菌及脆弱類桿菌等。細菌侵入闌尾壁的方式有:
1.直接侵入:細菌由闌尾粘膜面的潰瘍侵入,并逐漸向闌尾壁各層發展,引起化膿性感染。
2.血源性感染:細菌經血液循環到達闌尾,兒童在上呼吸道感染時,急性闌尾炎的發病可增高。
3.鄰近感染的蔓延:較為少見,闌尾周圍臟器的急性炎症直接蔓延波及到闌尾,可繼發性引起闌尾炎。
三、神經反射:各種原因的胃和腸道功能紊亂,均可反射性引起闌尾環形肌和闌尾動脈的痙攣性收縮。前者可加重闌尾腔的阻塞,使引流更為不暢,後者可導致闌尾的缺血、壞死,加速了急性闌尾炎的發生和發展。
一、病理類型:
1.單純性闌尾炎:闌尾輕度腫脹,漿膜表面充血,失去正常光澤並有少量纖維素性滲出物,各層組織均有充血、水腫和中性多核白細胞浸潤,以粘膜和粘膜下層最為顯著,粘膜上尚可出現小的潰瘍,腔內可有少量炎性滲出液。
2.化膿性闌尾炎:又稱蜂窩織炎性闌尾炎,闌尾明顯腫脹,漿膜面高度充血,並有膿性或纖維素性滲出物附著。各層組織除充血、水腫和大量中性白細胞浸潤外,常有壁間小膿腫,粘膜面可有潰瘍和壞死,腔內常有積膿。腹腔內有少量混濁滲液。
3.壞疽性闌尾炎及穿孔:闌尾管壁已全層或部分壞死,外觀呈暗紫色或黑色,表面及其周圍有大量膿性、纖維素性滲出物,闌尾腔內積膿。如為嵌頓梗阻,則嵌頓遠端壞死;如炎症波或闌尾繫膜血管血栓形成,則整個闌尾壞死,并為大網膜包裹。約2/3病例可見穿孔,細菌和膿液通過壞死區或穿孔進入腹腔。
二、病理轉歸:1.炎症消退:單純性闌尾炎在粘膜尚未形成潰瘍前,及時藥物治療可能使炎症消退而不遺留病理改變。早期化膿性闌尾炎如經治療即使炎症消退,也將是疤痕性癒合,致闌尾腔變狹、壁增厚,闌尾發生扭曲,易復發。
2.炎症局限化:化膿或壞疽、穿孔後,闌尾為大網膜包裹形成闌尾周圍膿腫或炎性包塊,炎症被局限化。如膿液不多可被逐漸吸收。
3.炎症擴散:如機體防禦機能差,或未予及時治療,炎症擴散而致闌尾化膿、壞疽穿孔乃至瀰漫性腹膜炎、化膿性門靜脈炎等。極少病人細菌栓子可隨血流進入門靜脈在肝內形成膿腫,出現嚴重的膿毒血症,伴有高熱、黃疸、肝腫大等及感染性休克。
症狀:
1.腹痛:多起於臍周和上腹部,開始痛不甚嚴重,位置不固定,呈陣發性,這是闌尾阻塞後,管腔擴張和管壁肌收縮引起的內臟神經反射性疼痛。數小時後,腹痛轉移并固定在右下腹部,痛呈持續性加重,這是闌尾炎症侵及漿膜,壁層腹膜受到刺激引起的體神經定位疼痛。約70~80%急性闌尾炎具有這種典型的轉移性腹痛的特點,但也有一部分病例發病開始即出現右下腹痛。
不同位置的闌尾炎,其腹痛部位也有區別,如盲腸後位闌尾炎痛在側腰部;盆腔位闌尾炎痛在恥骨上區;肝下區闌尾炎可引起右上腹痛;極少數左側腹部闌尾炎呈左下腹痛。
不同病理類型闌尾炎的腹痛亦有差異,如單純性闌尾炎是輕度隱痛;化膿性呈陣發性脹痛和劇痛;壞疽性呈持續性劇烈腹痛;穿孔性闌尾炎因闌尾管腔壓力驟減,腹痛可暫時減輕,但出現腹膜炎後,腹痛又會持續加劇。
2.胃腸道症狀:噁心、嘔吐最為常見,早期嘔吐多為反射性,常發生在腹痛的高峰期,晚期嘔吐則與腹膜炎有關。約1/3的病人有便秘或腹瀉的症狀,腹痛早期大便次數增多,可能是腸蠕動增強的結果。盆腔位闌尾炎時,炎症刺激直腸和膀胱,引起排便裡急後重和排尿尿痛。併發腹膜炎、腸麻痺則出現腹脹和持續性嘔吐。
3.全身症狀:初期有乏力、頭痛。炎症加重時可有發熱等全身中毒症狀,體溫多在37.5~39℃之間。化膿性、壞疽性闌尾炎或腹膜炎時可出現畏寒、高熱,體溫可達39℃-40℃以上。門靜脈炎時可出現黃疸。
體徵:1.強迫體位:病人來診時常見彎腰行走,且往往以雙手按在右下腹部。在床上平臥時,其右髖關節常呈屈曲位。
2.右下腹壓痛:是急性闌尾炎常見的重要體徵,壓痛點通常在麥氏點,可隨闌尾位置變異而改變,但壓痛點始終在一個固定的位置上。病變早期腹痛尚未轉移至右下腹時,壓痛已固定於右下腹部。當炎症擴散到闌尾以外時,壓痛範圍也隨之擴大,但仍以闌尾部位壓痛最為明顯。
3.腹膜刺激徵象:有腹肌緊張、反跳痛(Blumberg徵)和腸鳴音減弱或消失等,這是壁層腹膜受到炎性刺激的一種防禦反應,常提示闌尾炎已發展到化膿、壞疽或穿孔的階段。但小兒、老人、孕婦、肥胖、虛弱病人或盲腸後位闌尾炎時,腹膜刺激徵象可不明顯。
4.其它體徵:(1)結腸充氣試驗(Rovsing試驗):用一手壓住左下腹部降結腸部,再用另手反覆壓迫近側結腸部,結腸內積氣即可傳至盲腸和闌尾部位,引起右下腹痛感者為陽性。(2)腰大肌試驗:左側臥位後將右下肢向後過伸,引起右下腹痛者為陽性,說明闌尾位置較深或在盲腸後位靠近腰大肌處。(3)閉孔內肌試驗:仰臥位,將右髖和右膝均屈曲90°,并半右股向內旋轉,如引起右下腹痛者為陽性,提示闌尾位置較低,靠近閉孔內肌。(4)直腸指診:當闌尾位於盆腔或炎症已波及盆腔時,直腸指診有直腸右前方的觸痛。如發生盆腔膿腫時,可觸及痛性腫塊。
5.腹部包塊:闌尾周圍膿腫形成時,右下腹可觸到有觸痛的包塊。
6.皮膚感覺過敏:早期(尤其闌尾腔有梗阻時)可出現右下腹皮膚感覺過敏現象,範圍相當於第10~12胸髓節段神經支配區,位於右髂嵴最高點、右恥骨嵴及臍構成的三角區,也稱Sherren三角,它并不因闌尾位置不同而改變。如闌尾壞疽穿孔,則該三角區皮膚感覺過敏現象消失。
1.血常規檢查:多數急性闌尾炎病人的白細胞計數及中性粒細胞比例增高,如炎症已侵及腹腔時,白細胞計數常升至18×109/L以上;但升高不明顯不能否定診斷,應反覆檢查,如逐漸升高則有診斷價值。
2.尿常規檢查:尿檢查一般無陽性發現,但盲腸後位闌尾炎可刺激鄰近的右輸尿管,尿中可出現少量紅細胞和白細胞。
3.大便常規檢查:盆位闌尾炎和穿孔性闌尾炎合併盆腔膿腫時,大便中也可發現血細胞。
4.X線檢查:胸腹透視列為常規。急性闌尾炎在腹部平片上也可出現陽性結果:約5~6%的病人右下腹闌尾部位可見一塊或數塊結石陰影,1.4%病人闌尾腔內有積氣。急性闌尾炎合併瀰漫性腹膜炎時,為除外潰瘍穿孔、急性絞窄性腸梗阻等,立位腹部平片是必要的,如出現膈下游離氣體,闌尾炎基本上可以排除。
5.腹部B超檢查:病程較長者應急取行右下腹B超檢查,瞭解是否有炎性包塊存在。在決定對闌尾膿腫切開引流時,B超可提供膿腫的具體部位、深度及大小,便於選擇切口。
1.症狀:轉移性右下腹痛是急性闌尾炎的典型臨床表現,因內臟轉位盲腸和闌尾位於左下腹時,出現轉移性左下腹痛,也應考慮到左側闌尾炎的可能。關於初發疼痛的部位和轉移過程所需時間,因人而異。但要注意約1/3的病人開始就是右下腹痛,特別是慢性闌尾炎急性發作時,因此無轉移性右下腹痛,不能完全除外急性闌尾炎的存在,必須結合其他症狀和體徵綜合判斷。
其它可有噁心、嘔吐等胃腸道症狀。早期可無發熱,當闌尾化膿、壞死或穿孔後即有明顯的發熱和其它全身中毒症狀。
2.體格檢查:右下腹固定壓痛和不同程度的腹膜刺激徵為其主要體徵,特別是急性闌尾炎早期自覺腹痛尚未固定時,右下腹就有壓痛存在。而闌尾穿孔合併瀰漫性腹膜炎時,儘管腹部壓痛範圍廣泛,但仍以右下腹最為明顯。有時為了掌握壓痛的確實部位,應該仔細的多次和有對比的對全腹部進行檢查。急性闌尾炎的壓痛始終在右下腹部,并可伴有不同程度的腹肌緊張和反跳痛。
3.輔助檢查:血液白細胞總數和中性白細胞數可輕度或中度增加,大便和尿常規可基本正常。胸部透視可排除右側胸腔疾病,減少對闌尾炎的誤診。立位腹部平片觀察膈下有無游離氣體可排除其它外科急腹症的存在。右下腹B超檢查,瞭解有無炎性包塊,對判斷病程和決定手術有一定幫助。
4.青年女性和有停經史的已婚婦女,對急性闌尾炎診斷有懷疑時,應請婦科會診以便排除宮外孕和卵巢濾泡破裂等疾病。
一、非手術治療:
主要適應於單純性闌尾炎、闌尾膿腫、妊娠早期和後期闌尾炎及高齡合併主要臟器病變的闌尾炎。
1.基礎治療:臥床休息,控制飲食,適當補液和對症處理。
2.抗菌治療:可選用廣譜抗生素(如氨苄青黴素)和抗厭氧菌的藥物(如滅滴靈)靜脈滴注。
3.針刺治療:可取足三里、闌尾穴,強刺激,留針30分鐘,每日二次,連續三天。
4.中藥治療:外敷適用於闌尾膿腫,可選用「四黃散」;內服主要是清熱解毒、行氣活血及通里攻下,可選「大黃牡丹皮湯」加減。
二、手術治療:
1、手術原則:急性闌尾炎診斷明確後,應早期外科手術治療,既安全,又可防止併發症的發生。早期手術係指闌尾還處於管腔阻塞或僅有充血水腫時手術切降,此時操作簡易。如化膿或壞疽後再手術,操作困難且術後併發症顯著增加。
2、手術選擇:各種不同臨床類型急性闌尾炎的手術方法亦不相同。
1)急性單純性闌尾炎,行闌尾切除術,切口一期縫合。近年對這種類型開展了經腹腔鏡行闌尾切除,但須掌握熟練的技術。
2)急性化膿性或壞疽性闌尾炎,行闌尾切除術;如腹腔內已有膿液,可清除膿液後關閉腹膜,切口置乳膠片作引流。
3)闌尾周圍膿腫,如無局限趨勢,行切開引流,視術中具體情況決定是否可切除闌尾;如闌尾已脫落,盡量取出,閉合盲腸壁,以防造成腸瘻。如膿腫已局限在右下腹,病情又平穩時,不要強求作闌尾切除術,給予抗生素,并加強全身支持治療,以促進膿液吸收、膿腫消退。
3、手術方法:
(1)麻醉 一般採用硬脊膜外麻醉。
(2)切口 宜選擇在右下腹部壓痛最明顯的部位,一般情況下採用右下腹斜切口(McBurney切口)或右下腹橫斜切口。皮膚沿皮紋方向切開,對血管和神經損傷少。這種斜切口,因三層腹壁肌的纖維方向不同,術後切口癒合牢固,不易發生切口疝。但因這種切口不便探查腹腔其他部位臟器,故對診斷不明的探查性手術,宜選用右下腹直肌旁切口,且切口不宜太小。
(3)尋找闌尾 用紗布墊將小腸推向內側,先找到盲腸,再沿三條結腸帶向盲腸頂端追蹤,即能找到闌尾。如仍未找到,應考慮盲腸後位闌尾的可能,再剪開側後腹膜,內翻盲腸尋找闌尾。尋到闌尾後,用闌尾鉗夾住闌尾或用止血鉗夾住闌尾繫膜,將闌尾提到切口外切除。如不能提出,也需嚴格保護好切口各層組織後,切除闌尾。
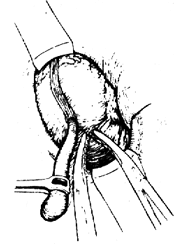
(4)處理闌尾繫膜 闌尾動脈一般在闌尾繫膜的游離緣,感染炎症加劇時繫膜脆弱較易鉗斷,故盡可能在闌尾根部切斷結紮闌尾動脈。如果繫膜較闊又很肥厚時,應將繫膜逐段分別切斷結紮。
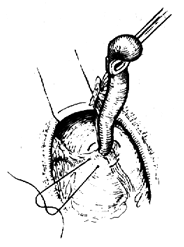
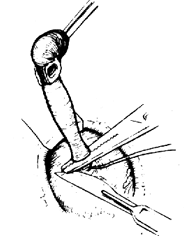
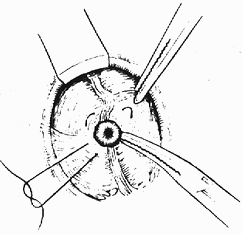
(5)處理闌尾根部 在距盲腸0.5cm處的闌尾根部輕輕鉗夾後用絲線結紮之,在扎線遠處切斷闌尾,殘端用碘酒、酒精塗擦處理後,用荷包縫合將其包埋入盲腸壁內。荷包縫合不宜過大,防止殘留腸壁內死腔。最後,用闌尾繫膜或鄰近脂肪結締組織覆蓋加固(圖1)。
|
|
1.切斷闌尾繫膜 | 2.在盲腸壁上作漿肌層的荷包縫合 |
|
|
3.在闌尾根部切除闌尾 | 4.收緊荷包縫合,將殘端埋入盲腸壁內 |
圖1 闌尾切除術
(6)特殊情況下的闌尾切除術
1)闌尾在腹膜後并粘連固定,不能按常規方法勉強切除,而宜行逆行切除方法,即先在根部切斷闌尾,殘端包埋後再分段切斷闌尾繫膜,切除整個闌尾。
2)盲腸壁炎性水腫嚴重,不能按常規將闌尾殘端埋入荷包縫內,可在闌尾根部切斷闌尾,用間斷絲線漿肌層內翻縫合方法埋入闌尾殘端。如仍無法埋入時,則用闌尾繫膜或附近的脂肪結締組織覆蓋殘端。
3)闌尾炎性水腫很重,脆弱易於撕碎,根部又無法鉗夾結紮時,可用盲腸壁的荷包縫合,將未能結紮的闌尾殘端內翻埋入盲腸腔內,外加間斷絲線漿肌層內翻縫合。
一、治癒標準:
1、手術切除闌尾,症狀、體徵消失,切口癒合,無併發症。
2、非手術治療後,症狀、體徵消失。
二、好轉標準:
1、闌尾未能切除,症狀減輕,有待再手術治療。
2、非手術治療後,症狀、體徵減輕。
1.急性闌尾炎的併發症
(1)腹腔膿腫:在闌尾周圍形成的膿腫為闌尾周圍膿腫。但也可在腹腔其他部位形成膿腫,常見部位有盆腔、膈下和腸間隙等處。臨床表現有麻痺性腸梗阻的腹脹症狀,腹膜刺激徵象,壓痛性包塊和全身感染中毒症狀等。B型超聲檢查可協助診斷和定位。一經診斷即應及時手術切開引流。
(2)內、外瘻形成:闌尾周圍膿腫如未及時引流,一部分病例膿腫可向小腸或大腸內穿破,亦可向膀胱、陰道或腹壁穿破,形成各種內瘻或外瘻;膿液可從瘻管排出。X線鋇劑檢查可協助瞭解瘻管的走行和範圍,有助於選擇擴大引流或切除瘻管的治療方法。
(3)門靜脈炎(pylephlebitis):急性闌尾炎時闌尾靜脈中的感染性血栓,沿腸繫膜上靜脈至門靜脈,導致門靜脈炎症。臨床表現有肝腫大和壓痛、黃疸、畏寒、高熱等。如病情加重會產生感染性休克和敗血症,治療延誤可發展為細菌性肝膿腫。
2.闌尾切除術的併發症
(1)切口感染:是最常見的術後併發症,未穿孔組發生率在10%以下,穿孔組可達20%以上。多因手術時污染切口、存留血腫和異物、引流不暢所致。感染部位可在皮下,也可在腹膜外。臨床表現是手術後2~3日體溫升高,切口局部脹痛或跳痛,局部有紅腫、壓痛。治療為剪去縫線,擴大切口,排出膿液,清除異物并充分引流。
(2)腹膜炎、腹腔膿腫:多由闌尾殘端結紮不牢,縫線脫落所致。臨床表現為手術後體溫持續升高,腹痛、腹脹,全身中毒症狀加劇。需按照治療腹膜炎的原則加以處理。
(3)出血:闌尾繫膜的結紮線鬆脫可引起腹腔內大出血,表現有腹痛、腹脹、出血性休克等症狀。闌尾殘端結紮線鬆脫,而荷包縫合又較緊時,出血可流入盲腸腸管內,引起下消化道大出血。此兩種情況均須立即輸血補液,緊急再次手術止血。
(4)糞瘻:產生術後糞瘻的原因有多種,如斷端脆弱,結紮線脫落;盲腸壁損傷;盲腸原有結核、癌等病變;引流物質硬,壓迫盲腸壁引起壞死等。一般在形成糞瘻時炎症多已局限化,故不致發生瀰漫性腹膜炎。形成的糞瘻位在結腸,又不致造成水和電解質紊亂或營養障礙。一般經非手術支持治療後瘻可閉合自愈。經久不愈時,可行瘻管活組織檢查,X線瘻管造影,以查明病變性質和範圍,有利再次手術切除瘻管。
(5)闌尾殘株炎:切除闌尾時如殘端太長超過1cm時,手術後殘株易復發炎症,仍會表現闌尾炎的症狀,應進一步行X線鋇劑檢查,明確診斷。症狀較重時宜再手術切除闌尾殘株。
(6)粘連性腸梗阻:由於手術損傷或闌尾周圍膿液等因素,部分病人術後發生粘連性腸梗阻,特別是併發穿孔後的發生率可達5%左右。多數可經非手術治療奏效,病情嚴重者須手術治療。
急性闌尾炎臨床誤診率相當高,國內統計為4~5%,國外報導德規範高達30%。需要與急性闌尾炎鑒別的疾病很多,其中最主要的有下列十幾種疾病。
一.與內科急腹症的鑒別:
1、右下肺炎和胸膜炎:右下肺和胸腔的炎性病變,可反射性引起右下腹痛,有進可誤診為急性闌尾炎。但肺炎及胸膜炎常常有咳嗽,咳痰及胸痛等明顯的呼吸道症狀,胸部體徵如呼吸音改變及濕羅音等。腹部體徵不明顯,右下腹壓痛多不存在。胸部X線,可明確診斷。
2、急性腸繫膜淋巴結炎:多見於兒童,常繼發於上呼吸道感染之後。由於小腸繫膜淋巴結廣泛腫大,迴腸末端尤為明顯,臨床上可表現為右下腹痛及壓痛,類似急性闌尾炎。但本病伴有高燒,腹痛壓痛較為廣泛,有時尚可觸到腫大的淋巴結。
3、局限性迴腸炎:病變主要發生在迴腸末端,為一種非特異性炎症,20~30歲的青年人較多見。本病急性期時,病變處的腸管充血,水腫並有滲出,刺激右下腹壁層腹膜,出現腹痛及壓痛,類似急性闌尾炎。位置局限於迴腸,無轉移性腹痛的特點,腹部體徵也較廣泛,有時可觸到腫大之腸管。另外,病人可伴有腹瀉,大便檢查有明顯的異常成分。
二、與婦產科急腹症的鑒別:
1、右側輸卵管妊娠:右側宮外孕破裂後,腹腔內出血刺激右下腹壁層腹膜,可出現急性闌尾炎的臨床特點。但宮外孕常有停經及早孕史,而且發病前可有陰道出血。病人繼腹痛後有會陰和肛門部腫脹感,同時有內出血及出血性休克現象。婦科檢查可見陰道內有血液,子宮稍大伴觸痛,右側附件腫大和後穹窿穿刺有血等陽性體徵。
2、卵巢囊腫扭轉:右側卵巢囊腫蒂扭轉後,囊腫循環障礙、壞死、血性滲出,引起右腹部的炎症,與闌尾炎相似。但本病常有盆腔包塊史,且發病突然,為陣發性絞痛,可伴輕度休克症狀。婦科檢查時能觸到囊性包塊,並有觸痛,腹部B超證實右下腹有囊性包塊存在。
3、卵巢濾泡破裂:多發生於未婚女青年,常在月經後兩周發病,因腹腔內出血,引起右下腹痛。本病右下腹局部體徵較輕,診斷性腹腔穿刺可抽出血性滲出。
4、急性附件炎:右側輸卵管急性炎症可引起與急性闌尾炎相似的症狀和體徵。但輸卵管炎多發生於已婚婦女,有白帶過多史,發病多在月經來潮之前。雖有右下腹痛,但無典型的轉移性,而且腹部壓痛部位較低,幾乎靠近恥骨處。婦科檢查可見陰道有膿性分泌物,子宮兩側觸痛明顯,右側附件有觸痛性腫物。
三、與外科急腹症的鑒別:
1、潰瘍病急性穿孔:潰瘍病發生穿孔後,部分胃內容物沿右結腸旁溝流入右髂窩,引起右下腹急性炎症,可誤為急性闌尾炎。但本病多有慢性潰瘍病史,發病前多有暴飲暴食的誘因,發病突然且腹痛劇烈。查體時見腹壁呈板狀,腹膜刺激徵以劍突下最明顯。腹部透視膈下可見游離氣體,診斷性腹腔穿刺可抽出上消化道液體。
2、急性膽囊炎、膽石症:急性膽囊炎有時需和高位闌尾炎鑒別,前者常有膽絞痛發作史,伴右肩和背部放散痛;而後者為轉移性腹痛的特點。檢查時急性膽囊炎可出現莫菲氏徵陽性,甚至可觸到腫大的膽囊,急診腹部B超檢查可顯示膽囊腫大和結石聲影。
3、急性美克爾憩室炎:美克爾憩室為一先天性畸形,主要位於迴腸的末端,其部位與闌尾很接近。憩室發生急性炎症時,臨床症狀極似急性闌尾炎,術前很難鑒別。因此,當臨床診斷闌尾炎而手術中的闌尾外觀基本正常時,應仔細檢查末段迴腸至1米,以免遺漏發炎的憩室。
4、右側輸尿管結石:輸尿管結石向下移動時可引起右下腹部痛,有時可與闌尾炎混淆。但輸尿管結石發作時呈劇烈的絞痛,難以忍受,疼痛沿輸尿管向外陰部、大腿內側放散。腹部檢查,右下腹壓痛和肌緊張均不太明顯,腹部平片有時可發現泌尿系有陽性結石,而尿常規有大量紅細胞。