| 病名 | 子宮肌瘤 |
| 別名 | 子宮平滑肌瘤, uterine myoma, uterine leiomyoma |
子宮肌瘤(uterine myoma)是女性生殖器官中最常見的良性腫瘤,也是人體中常見的腫瘤之一。子宮肌瘤主要由子宮平滑肌細胞增生而形成。其中有少量結締組織纖維僅作為一種支持組織而存在。所以不能根據結締組織纖維的多少稱為子宮纖維肌瘤(fibromyoma)、肌纖維瘤或纖維瘤。其確切的名稱應為子宮平滑肌瘤(uterine leiomyoma),通稱子宮肌瘤。
bubble_chart 病因學
迄今為止,子宮肌瘤的病因尚不明瞭。但根據大量臨床觀察和實驗結果證明肌瘤是一種依賴於雌激素生長的腫瘤。如臨床常見於育齡婦女,30~50歲多見,尤其是在高雌激素環境中,如妊娠、外源性高雌激素等情況下生長明顯,而絕經後肌瘤逐漸縮小。肌瘤患者又常伴卵巢充血、脹大、子宮內膜增生過長,提示這與過多雌激素刺激有關。
實際上,肌瘤雌激素依賴性也包括受體。從近年來隨著子宮肌瘤與內分泌的相關研究中,實驗證實肌瘤組織由具有雌激素受體(ER)與孕激素受體(PR),其密度超過周圍正常肌組織。ER、PR隨月經週期而變化。有報導應用外源性激素及克羅米芬後子宮肌瘤增大,抑制或降低性激素水平可防止肌瘤生長,縮小肌瘤及改善臨床症狀,提示肌瘤是性激素依賴性腫瘤。應用拮抗性激素藥物可治療肌瘤,但臨床測定肌瘤病人與無肌瘤婦女周圍血中性激素,兩者間無明顯差異。說明肌瘤的發生與其說與肌瘤病人激素環境有關,不如說是與肌瘤本身局部內分泌環境異常有關。如肌瘤中雌激素濃度比子宮肌的高;肌瘤附近子宮內膜增生度高等。受體情況亦然,肌瘤中E2R(雌二醇受體)及PR含量均比子宮肌高。
從組織發生來看,早就有子宮肌瘤細胞源於子宮肌、血管壁的平滑肌細胞如未成熟的成肌細胞,但後者在組織學上尚未明確概念。組織學研究發現生長時間不長的微小子宮肌瘤,不但有富含肌絲的成熟平滑肌細胞,而且也發現在胎兒子宮見到的未成熟平滑肌細胞。表明人類子宮肌瘤的發生可能來自未分化間葉細胞向平滑肌細胞的分化過程。多發性子宮肌瘤可能是由於起源細胞在子宮肌層內多灶潛伏。這種未分經的間葉細胞是肌瘤原始細胞,是胚胎期具有多分化功能的細胞。它具有生物學媒體,依賴雌激素增殖,靠孕酮分化、肥大。進入性成熟期後,殘存於肌層的未分化間葉細胞和未成熟的平滑肌細胞,在雌、孕激素週期作用下出現自身連續性(self-perpetuating)增殖、分化及肥大過程,在長時間內反覆進行,直至形成肌瘤。
bubble_chart 病理改變典型的子宮肌瘤是一個實質性的球形腫塊,表面光滑或亦有凹凸。切面呈白色螺旋狀線紋,微帶不平。線紋乃是肌瘤中的纖維組織所形成,肌瘤的硬度決定於纖維組織成分,其中的纖維組織越多,肌瘤越白而堅硬。反之,肌瘤中平滑肌細胞較多,纖維組織較少,則肌瘤的切面與子宮肌壁的顏色差別不大,且質也軟。肌瘤外表有一層薄的包膜,形成肌瘤假包膜,係由肌瘤周圍肌壁的結締組織束和肌纖維束構成。包膜與肌瘤間的聯結疏鬆,易將肌瘤從肌壁間剝離(照片2)。包膜中布有放射狀血管支,以供給肌瘤血液營養。肌瘤越大,血管越粗,數目也越多。在肌瘤中央,血管分支減少,當肌瘤直徑超過4cm以上,肌瘤中心即易發生變性。

照片2 單發性壁間子宮肌瘤,境界清晰
子宮肌瘤大小差異甚大,一般引起臨床症狀的多為8~16周妊娠大者,單發者一般不超過兒頭大,多發者一般也不超過6個月妊娠大。個別可達數十kg。
子宮肌瘤按其生長位置與子宮壁各層的關係可分為3類。
子宮肌瘤開始均從肌層發生,倘若肌瘤一直位於肌層,則稱為「壁間肌瘤」或「間質肌瘤」最為多見(照片2)。壁間肌瘤常為多發,數目不定,往往有一個或數個較大的,有時可為極多小瘤結節,分佈全部子宮壁,呈不規則團塊狀融合,構成多發性子宮肌瘤(照片3)。有的則在發展中累及宮頸或深達穹窿,而易與原發性宮頸肌瘤相混淆。壁間肌瘤因血循環較好,一般瘤本較少發生退變,可使宮體嚴重變形,且影響子宮收縮,由於子宮體積增大,內膜面積增加,故常引起月經過多、過頻及經期持續時間延長。

(1)姐術時38歲
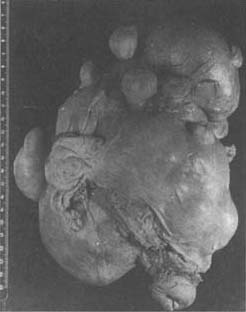
(2)妹術時37歲
照片3 多發性子宮肌瘤(姐妹二人,相差4歲)
肌瘤在生長發展過程中,常向阻力較小的方向發展。當其突向子宮腔後,其表面僅覆蓋一層子宮內膜,稱為「粘膜下子宮肌瘤」,甚至僅以一蒂與子宮相連。粘膜下肌瘤成為子宮腔內異物而引起子宮收縮,被排擠下降,瘤蒂也逐漸被拉長,當達到一定程度時肌瘤可通過宮頸管,垂脫於陰道中甚或突出於外陰口,同時蒂部所附著的宮壁亦被牽拉,而向內凹陷,當凹陷增大,可形成不同程度的子宮內翻。粘膜下肌瘤由於瘤蒂血運較差,并常伸入陰道內,故易感染,壞死、出血(照片4)。
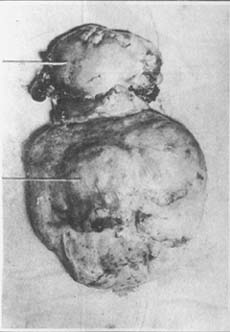
照片4 子宮粘膜下肌瘤,可見感染,壞死區子宮體及粘膜下肌瘤
肌瘤若向子宮體表面突出,其上由一層腹膜覆蓋(沒有包膜),稱為「漿膜下子宮肌瘤」(照片5)。若繼續向腹腔方向發展,最後亦可僅由一蒂與子宮相連,成為帶蒂的漿膜下子宮肌瘤。瘤蒂含有之血管是肌瘤的唯一血循環。如發生瘤蒂扭轉,瘤蒂可壞死斷離,肌瘤脫落於腹腔,貼靠鄰近器官組織如大網膜、腸繫膜等,獲得血液營養而成為「寄生性肌瘤」或「游離性肌瘤」。但可使大網膜血管部分扭轉或阻塞而發生漏出作用,形成腹水等引起腹部症狀。

照片5 子宮漿膜下肌瘤
肌瘤發生於子宮體側壁向闊韌帶兩葉腹膜之間伸展者,稱為「闊韌帶肌瘤」,屬於漿膜下類型。但還有一種闊韌帶肌瘤,係由闊韌帶中子宮旁平滑肌纖維生長而成,與子宮壁完全無關。闊韌帶肌瘤在其增長發展過程中常使盆腔器官、血管等發生位置與形態改變,尤其是輸尿管變位,造成手術治療上的困難(照片6)。

照片6 子宮多發性肌瘤,大者為向闊韌帶內生長之肌瘤
子宮圓韌帶、子宮骶骨韌帶也可發生肌瘤,但較少見。
子宮頸部肌瘤的發展同子宮體。但由於其解剖位置的特點,當肌瘤發展增大達一定程度時,容易產生鄰的器官的壓迫症狀,常造成分娩障礙,也使手術增加很大困難(照片7)。

照片7 子宮頸肌瘤
子宮肌瘤90%以上生長於子宮體部,僅少數(4~8%)發生於子宮頸,且多在後唇。在體部者,多長於子宮底,後壁次之,位於前壁者比後壁少一半,而以兩側者最少。就肌瘤的類型而言,以壁間肌瘤最多,漿膜下肌瘤次之,粘膜下肌瘤比較少見。
顯微鏡所見:肌瘤的肌纖維排列與正常的肌纖維排列相似,但肌瘤的肌纖維較疏鬆,有時排列呈「S」形或扇形,構成特殊的漩渦狀。肌纖維常較累長或粗短。年久的肌瘤纖維比子宮肌纖維長而粗。肌纖維束之間有或多或少的結締組織纖維,偶爾可見血管很多的肌瘤(血管性肌瘤)或富有淋巴管的肌瘤(淋巴管性肌瘤)。肌細胞核的形態多種多樣,但大部分呈卵圓或桿狀,胞核染色較深。在肌纖維橫剖面,細胞呈圓形或多角形,具有豐富的胞漿及位於中央的圓形核;縱剖面,細胞呈梭形及更清楚的長形核。
bubble_chart 臨床表現子宮肌瘤的臨床表現常隨肌瘤生長的部位、大小、生長速度、有無繼發變性及合併症等而異。臨床上常見的現象是子宮出血、腹部包塊、疼痛、鄰近器官的壓迫症狀、白帶增多、不孕、貧血和心臟功能障礙。但無症狀患者為數亦不少。
一、子宮出血 為子宮肌瘤的主要症狀,出現於半數或更多的患者。其中以週期性出血(月經量過多、經期延長或者月經週期縮短)為多,約占2/3;而非週期性(持續性或不規則)出血占1/3。出血主要由於壁間肌瘤和粘膜下肌瘤引起。週期性出血多發生在壁間肌瘤,而粘膜下肌瘤則常常表現為不規則出血。漿膜下肌瘤很少引起子宮出血。個別病例月經量反而減少。
肌瘤所致出血量多的原因:①肌瘤患者常由於雌激素過高而合併子宮內膜增殖及息肉,致月經時量多;②肌瘤所致子宮體積增大,內膜面積增加,出血量過多和出血過久。尤粘膜下肌瘤時,粘膜出血面積可達225cm2以上(正常約15cm2);③粘膜下肌瘤,粘膜表面經常潰爛、壞死,導致慢性子宮內膜炎而引起淋漓不斷出血;④壁間肌瘤,影響子宮收縮及絞鉗血管作用,或粘膜下肌瘤內膜剝脫而本身無法收縮,均致出血量多及持續時間延長;⑤較大肌瘤可合併盆腔充血,使血流旺盛而量多;⑥更年期月經不調。
月經量過多或者經期延長均可單獨存在或合併出現。若與月經週期縮短(過頻)同時存在,則可在短時間內丟失大量血液而致嚴重貧血。粘膜下肌瘤脫出於陰道內呈非週期性出血,量可極多。大的息肉狀肌瘤亦常引起持續性的流血。
二、腹部腫塊 下腹部腫塊常為子宮肌瘤患者的主訴,可高達69.6%。有時也可能為肌瘤的唯一症狀。凡向腹腔內生長不影響子宮內膜的壁間肌瘤,尤其位於子宮底部或帶蒂的漿膜下肌瘤往往有這種情況。腹部腫塊的發現多在子宮肌瘤長出骨盆腔後,常在清晨空腹膀胱充盈時明顯。由於子宮及肌瘤被推向上方,故患者易於自己觸得,超過4~5個月妊娠子宮大的,在膀胱不充盈時亦可觸及。子宮肌瘤一般位於下腹正中,少數可偏居下腹一側,質硬或有高低不平感。較大者多出現變性,較軟而光滑。大多數生長速度不快。解放初期資料,有生長達22年始就診者,主要由於在舊社會勞動婦女深受壓迫,無條件就醫所致。極少數生長可較快或伴有隱痛,應懷疑有惡性變。
三、疼痛 表現為腹痛者約占40%,腰酸者25%和痛經者45%;亦有表現為下腹墜脹感或腰背酸痛,程度多不很嚴重。疼痛乃腫瘤壓迫盆腔血管,引起瘀血,或壓迫神經,或有蒂的粘膜下肌瘤可刺激子宮收縮,由宮腔內向外排出所致宮頸管變寬大而疼痛;或肌瘤壞死感染引起盆腔炎,粘連、牽拉等所致。如個別因子宮肌瘤紅色變性,則腹痛較劇并伴有發燒。子宮漿膜下肌瘤蒂扭轉或子宮軸性扭轉時亦產生急性劇烈腹痛。大的漿膜下肌瘤向闊韌帶內生長,不僅可壓迫神經、血管引起疼痛,而且還可壓迫輸尿管引起輸尿管或腎盂積水而致腰痛。凡痛經劇烈且漸進性加重者常為子宮肌瘤併發子宮腺肌病或子宮內膜異位症等所致。
四、壓迫症狀 多發生於子宮頸部肌瘤,或為子宮體下段肌瘤增大,充滿骨盆腔,壓迫周圍臟器而引起。壓迫膀胱,則出現尿頻或排尿困難、尿瀦留等;壓迫輸尿管,可致腎盂積水、腎盂炎。生長在子宮後壁的肌瘤可壓迫直腸,引起便秘,甚至排便困難。盆腔靜脈受壓可出現下肢水腫。壓迫症狀在月經前期較顯著,此乃子宮肌瘤充血腫脹之故。如果漿膜下肌瘤嵌頓於子宮直腸窩也可出現膀胱或直腸壓迫症狀。
肌瘤引起壓迫症狀者約達30%,其中尿頻占20%,小便困難10%左右,尿閉3.3%,尿瀦留5%,尿痛5%,便秘20%,下肢浮腫6%。
五、白帶 白帶增多佔41.9%。子宮腔增大、子宮內膜腺體增多,伴有盆腔充血或炎症均能使白帶增加;當粘膜下肌瘤發生潰瘍、感染、出血、壞死時,則產生血性白帶或膿臭性白帶,量可很多。
六、不孕與流產 30%子宮肌瘤患者不孕。不孕可能是就診原因,而在檢查時發現存在著子宮肌瘤。子宮肌瘤引起不孕的原因是多方面的,見子宮肌瘤合併妊娠專節。
自然流產率高於正常人群,其比為4︰1。
七、貧血 長期出血而未及時治療者可發生貧血。解放前,廣大勞動婦女由於生活所迫,雖有持久的子宮出血,無力求治而造成貧血。解放初期一份有關子宮肌瘤患者的材料介紹:患者血紅蛋白在5~10克者占45.25%。而血紅蛋白在5克以下者占12.4%,多為粘膜下肌瘤。嚴重貧血(5克以下)能導致貧血性心臟病、心肌退行性變。
八、高血壓 有的子宮肌瘤患者伴有高血壓,有人統計肌瘤合併高血壓者(除外有高血壓史者)在去除肌瘤以後多數恢復正常,可能與解除輸尿管壓迫有關。
九、體徵 肌瘤小於3個月妊娠子宮大者,一般不易經腹觸及。能觸及者一般在下腹中部,質硬,多不平整。在腹壁薄的患者,腫瘤的輪廓可清楚摸出,甚至能看出其外形。婦科雙合診一般可較清楚摸出子宮肌瘤輪廓。肌瘤居子宮前壁或後壁者則前壁或後壁較突出;多發性肌瘤則可在子宮上觸及多個光滑、硬球形塊物;從子宮側壁向一側突出的硬塊可能是闊韌帶肌瘤;宮頸明顯增大而在其上可摸到正常子宮者,表示為子宮頸肌瘤;子宮明顯一致增大,且較硬,可能為藏於宮腔內或頸管內的粘膜下肌瘤,如宮頸口鬆弛,伸入手指往往可觸及光滑球形的瘤體;有的則已露於宮頸口,甚或突入陰道內,可以一目瞭然;但有的繼發感染、壞死,或較大,觸不到宮頸,則易與宮頸惡性腫瘤、子宮內翻等混誤。
肌瘤的生長部位也可影響子宮體的宮頸的位置。如子宮後壁的肌瘤,可將宮體和宮頸推向前面;加子宮後壁的肌瘤向子宮直腸窩發展,甚至可將子宮擠向恥骨聯合後上方,在下腹部即可觸及子宮輪廓,而子宮頸也隨之上移,陰道後壁向前膨隆,陰道指診不能觸及宮頸;如為闊韌帶肌瘤,則往往將子宮體推向對側。
肌瘤發生變性者,除觸診感覺腫塊的性狀、大小改變外,其與宮體及宮頸關聯仍同前述。
十、患者全身情況的改變 如營養、貧血、心功能、泌尿系統狀態等與病程長短以及出血量或其他併發症有關。
如有典型子宮肌瘤的病史和體徵,并經雙合診,對照上述特點,診斷多無困難。但亦不盡然,尤其很小的無症狀的肌瘤,或肌瘤合併妊娠,子宮腺肌病或肌瘤有囊性變及附件炎塊等,有時亦會發生誤診,一般誤診率約為6%。另外,子宮出血、疼痛、壓迫症狀,并非子宮肌瘤所特有。故雙合診是診斷肌瘤的重要方法。對於雙合診不能明確或疑有宮腔內粘膜下肌瘤者,尚須採取以下輔助檢查方法。
子宮頸肌瘤或闊韌帶肌瘤,尤其是長大後,由於位置改變常影響肌瘤的正確診斷。如宮頸後肌瘤長大後,可嵌頓於盆腔內,并突出陰道使後穹窿消失;或宮頸上部肌瘤長大升入腹腔,而正常子宮體坐於宮頸肌瘤之上,把宮體當成腫瘤。而且宮頸可移位於恥骨弓後而難以清楚暴露,尤其是闊韌帶內肌瘤長大到一定程度,并嵌頓於盆腔或上升至腹腔時,宮頸上移難以暴露清楚。故凡遇有難暴露之宮頸的盆腔腫塊,有助於擬診這兩個特殊部位的子宮肌瘤。
一、超聲檢查 目前國內B超檢查較為普遍。鑒別肌瘤,準確率可達93.1%,它可顯示子宮增大,形狀不規則;肌瘤數目、部位、大小及肌瘤內是否均勻或液化囊變等;以及周圍有否壓迫其他臟器等表現。由於肌瘤結節中腫瘤細胞單位體積內細胞密集,結締組織支架結構的含量及腫瘤、細胞排列不同,而使肌瘤結節於掃瞄時表現為弱回聲,等回聲和強回聲3種基本改變。弱回聲型是細胞密度大,彈力纖維含量多,細胞巢狀排列為主,血管相對豐富。強回聲型,膠原纖維含量較多,腫瘤細胞以束狀排列為主。等回聲型介於兩者之間。後壁肌瘤,有時顯示不清。肌瘤愈硬衰減表現愈重,良性衰減比惡性明顯。肌瘤變性時,聲學穿透性增強。惡變時壞死區增大,其內回聲紊亂。故B超檢查既有助於診斷肌瘤,區別肌瘤是否變性或有否惡性變提供參考,又有助於卵巢腫瘤或其他盆腔腫塊的鑒別。
二、探測宮腔 用探針測量宮腔,壁間肌瘤或粘膜下肌瘤常使子宮腔增大及變形,故可用子宮探針探測宮腔的大小及方向,對照雙合診所見,有助於確定包塊性質,同時可瞭解腔內有無包塊及其所在部位。但必須注意子宮腔往往迂迴彎曲,或被粘膜下肌瘤阻擋,使探針不能完全探入,或為漿膜下肌瘤,宮腔往往不增大,反而造成誤診。
三、X光平片 肌瘤鈣化時,表現為散在一致斑點,或殼樣鈣化包膜,或邊緣粗糙及波浪狀的蜂窩樣。
四、診斷性刮宮 小的粘膜下肌瘤或是功能失調性子宮出血,子宮內膜息肉不易用雙合診查出,可用刮宮術協助診斷。如為粘膜下肌瘤,刮匙在宮腔感到有凸起面,開始高起後又滑低,或感到宮腔內有物在滑動。但刮宮可刮破瘤面引起出血、感染、壞死,甚至敗血症,應嚴格無菌操作,動作輕柔,刮出物應送病理檢查。疑為粘膜下肌瘤而診刮仍不能明確者,可採用子宮造影術。
五、子宮輸卵管造影 理想的子宮造影不但可顯示粘膜下肌瘤的數目、大小,且能定位。因此,對粘膜下肌瘤的早期診斷有很大幫助,而且方法簡單。有肌瘤處造影攝片顯示宮腔內有充盈殘缺(照1)。
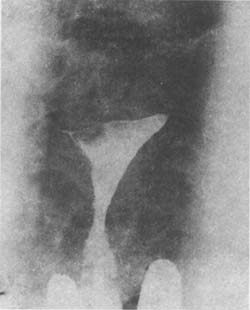
(1)子宮右角粘膜下肌瘤造影像,顯示該部充盈缺損

(2)子宮粘膜下肌瘤脫入宮頸管的子宮造影像,顯示宮腔下部及宮頸的充盈缺損
照1 子宮肌瘤的子宮造影像
六、CT與MRI 一般不需使用此兩項檢查。CT診斷肌瘤其圖像只表達特定層面內的詳細內容,圖像結構互不重疊。子宮良性腫瘤CT圖像是體積增大,結構均勻、密度+40~+60H(正常子宮為+40~+50H)。
MRI診斷肌瘤時,對肌瘤內部有無變性、種類及其程度呈不同信號。肌核無變性或輕度變性,內部信號多均一。反之,明顯變性者呈不同信號。
子宮肌瘤的治療方式取決於患者年齡,症狀有無,肌瘤的部位、體積大小、生長速度、數目,造成子宮的變形情況,是否保留生育功能及病人的意愿等因素而定。其處理有以下幾種方式。
一、期待療法 肌瘤較小,無症狀,無併發症及無變性,對健康無影響。圍絕經期病人,無臨床症狀,考慮到卵巢功能減退後可能使肌瘤退縮或縮小。以上情況均可採取期待療法,即在臨床及影像學方面實行定期隨訪觀察(3~6個月1次)。根據複查情況再決定其處理。
通常,絕經後肌瘤自然退縮,故不需手術處理。然而,肌瘤患者年齡40有餘,距絕經可能還有幾年,也可以考慮手術。但術前可先行藥物保守治療,藥物有效者也可暫不手術。還應注意,絕經後婦女肌瘤,少數患者肌瘤并不萎縮反而增大者,故應加強隨訪。
二、藥物治療 藥物治療有不少新進展。
(一)藥物治療的適應症
1.年輕要求保留生育功能者。生育年齡因肌瘤所致不孕或流產,藥物治療後使肌瘤萎縮促使受孕,胎兒成活。
2.絕經前婦女,肌瘤不很大,症狀亦輕,應用藥物後,使子宮萎縮絕經,肌瘤隨之萎縮而免於手術。
3.有手術指徵,但目前有禁忌症需要治療後方可手術者。
4.患者合併內科、外科疾病不能勝任手術或不願手術者。
5.選擇藥物治療前,均宜先行診斷性刮宮做內膜活檢,排除惡性變,尤對月經紊亂或經量增多者。刮宮兼有診斷及止血作用。
藥物治療的根據在於,子宮肌瘤為性激素依賴性腫瘤,故採用拮抗性激素的藥物以治療。新近應用的是暫時性抑制卵巢的藥物。丹那唑、棉酚為國內常用藥物。其他雄激素、孕激素及維生素類藥物也使用。自1983年開始研究報導,應用促性腺激素釋放激素類似物(GnRHa)成功的縮小了子宮平滑肌瘤。研究證明GnRHa間接地減少垂體水平促性腺激素分泌,從而有效地抑制卵巢功能,即所謂「降調節」(downregulation)現象。
(二)藥物種類及用法
1.LHRH激動劑(LHRH-A):即GnRHa為近年來一種新型抗婦科疾病藥物。LHRH大量持續應用後,垂體細胞受體被激素佔滿而無法合成與釋放FSH及LH;另外,LHRH有垂體外作用,大劑量應用後促使卵巢上的LHRH受體增多,降低卵巢產生雌、孕激素能力。由於藥物明顯抑制FSH,減少卵巢激素分泌,其作用似「藥物性卵巢切除」,使肌瘤萎縮。LHRH與LHRH-A為同功異質體,但後者較前者活性高數十倍。
用法:LHRH-A,多用肌注,也可用於皮下植入或經鼻噴入。自月經第一天起肌注100~200μg,連續3~4個月。其作用取決於應用劑量、給藥途徑和月經週期的時間。用藥後肌瘤平均縮小40~80%,症狀緩解、貧血糾正。血清E2下降與肌瘤縮小相一致。FSH.LH無明顯變化。停藥後不久肌瘤又重新長大,提示LHRH-A的作用是暫短的和可逆的。如用於圍絕經期,在有限時間內達到自然絕經。如用於保留生育者,當肌瘤縮小、局部血流減少,從而減少手術中出血和縮小手術範圍;或原影響輸卵管口肌瘤,治療後肌瘤縮小使不通暢的輸卵管變通暢,提高受孕率。為減少停藥後肌瘤重新長大,在用LHRH-A時,序貫應用醋酸甲孕酮200~500mg,則可維持其療效。
副作用為潮熱、出汗、陰道乾燥或出血障礙。因低雌激素作用可有骨質疏鬆可能。
2.丹那唑:具有微弱雄激素作用。丹那唑抑制丘腦、垂體功能,使FSH.LH水平下降,從而抑制卵巢類固醇的產生,亦可直接抑制產生卵巢類固醇的酶。從而使體內雌激素水平下降而抑制子宮生長,內膜萎縮而閉經。同時,肌瘤亦萎縮變小。但年輕者應用,停藥6周後月經可恢復。故需重複應用。
用法:200mg,1日3次口服,從月經第二天開始連續服6個月。
副反應為潮熱、出汗、體重增加、痤瘡、肝功SGPT升高(用藥前後查肝功)。停藥2~6周可恢復。
3.棉酚:是從棉籽中提出的一種雙醛萘化合物,作用於卵巢,對垂體無抑制,對子宮內膜有特異萎縮作用,而對內膜受體也有抑制作用,對子宮肌細胞產生退化作用,造成假絕經及子宮萎縮。此藥有中國丹那唑之美稱,用於治療子宮肌瘤症狀改善有效率為93.7%,肌瘤縮小為62.5%。
用法:20mg,每日1次口服,連服2個月。以後20mg,每週2次,連服1個月。再後1周1次,連服1個月,共4個月。因棉酚副作用為腎性排鉀,故需注意肝、腎功能及低鉀情況。通常用棉酚時需加服10%枸櫞酸鉀。停藥後卵巢功能恢復。
4.維生素類:應用維生素治療子宮肌瘤在於它可降低子宮肌層對雌激素的敏感性,對神經內分泌系統有調節作用,使甾體激素代謝正常化而促使肌瘤縮小。1980年蘇聯Палла дии報導以vit A為主,加vit B、C、E等綜合治療小肌瘤,效果達80%以上,無副作用。國內包岩亦試用,治癒率達71.6%,此法適用於小型肌瘤。
用法:vit A 150000IU,自月經第十五~二十六天,每日口服。vit Bco1片1日3次,自月經第五~十四天口服。vitc,0.5,每日2次,自月經第十二~二十六天口服。vit E 100mg,1日1次,於月經第十四~二十六日口服,共服6個月。
5.雄激素:對抗雌激素,控制子宮出血(月經過多)及延長月經週期。
用法:甲基睪丸素10mg,舌下含化,每日1次,連服3個月。或月經乾淨後4~7天開始,每日肌注丙酸睪丸酮1次,每次25mg,連續8~10日,可獲止血效果。長效男性素為苯乙酸睪丸素,作用比丙酸睪丸酮強3倍,150mg每月注射1~2次。一般不會出現男性化,即使出現,停藥後症狀自然消失。雄激素應用宜在6個月以內,如需再用,應停1~2月後。
按上述劑量長期給藥,多無副作用。可使近絕經婦女進入絕經期而停止出血。用雄激素後不僅可使肌瘤停止生長,而且可使1/3~1/2的患者的肌瘤退化、萎縮變小。因雄激素使水鹽瀦留,故對心力衰竭、肝硬化、慢性腎炎、浮腫等患者應慎用或忌用。由於有的學者認為肌瘤的發生還可能與雄激素有關,故有的傾向不用雄激素。
6.孕激素:孕激素在一定程度上是雌激素的對抗劑,且能抑制其作用,故有的學者用孕激素治療伴有卵泡持續存在的子宮肌瘤。常用孕激素有:甲孕酮(安宮黃體酮)、婦寧片(甲地孕酮)、婦康片(炔諾酮)等。可根據患者具體情況行週期或持續治療的假孕療法,使肌瘤變性、軟化。但因可使瘤體增大和不規則子宮出血,不宜長期應用。
甲孕酮:週期治療為每日口服4mg,自月經第六~二十五天口服。持續療法:第一週4mg,1日3次口服,第二周8mg,1日2次。以後10mg,1日2次。均持續應用3~6個月。亦有用10mg,1日3次,連服3個月。
婦康片:週期治療為每日口服5~10mg,自月經第六~二十五天或第十六~二十五日。持續療法為第一週5mg,1日1次,第二周10mg,1日1次。以後10mg,1日2次。均應用3~6個月。
7.三苯氧胺(tamoxifin,TMX):TMX為雙苯乙烯衍生物,為一種非甾體的抗雌激素藥物。它是通過與胞漿中ER競爭性結合,形成TMX-ER的複合物,運送至細胞核內長期瀦留。TMX先作用於垂體,繼而影響卵巢,同時對卵巢亦有直接作用。TMX對ER陽性效果較好。
用法:10mg,1日3次口服,連服3個月為一療程。副反應有輕度潮熱、噁心、出汗、月經延遲等。
8.三烯高諾酮(R2323):即內美通(nemestran),為19去甲睪酮衍生物,具有較強的抗雌激素作用,它抑制垂體FSH、LH分泌,使體內雌激素水平下降,子宮縮小,主要用於治療子宮肌瘤。
用法:5mg,每週3次,陰道放置,宜長期應用,防止子宮反跳性增大。治療初6個月,療效佳,子宮縮小明顯。副反應為痤瘡、潮熱、體重增加。
在肌瘤患者的出血期,出血量較多,可用子宮收縮藥或口服、肌注止血藥。如益母草流浸膏、益母草膏、催產素、麥角新鹼等。止血藥有婦血寧、三七片、止血敏、止血芳酸、止血環酸、6-氨基乙酸等。鈣劑可興奮子宮肌張力和增加血液的凝固性能,也可試用。如10%葡萄糖酸鈣5~10ml靜注,或用5%氯化鈣30~35ml溫液灌腸。
不可忘記的是,陰道出血止血藥收效不顯時,診斷性刮宮,不僅對診斷有幫助,且對止血也有效果。
有貧血者應糾正貧血,服用維生素、鐵劑或輸血。
中藥治療可減少月經量,詳月經病章。
凡藥物治療失敗,不能減輕症狀而加重者或疑惡性變者則應手術治療。
三、手術治療 肌瘤患者,子宮附件切除的年齡,以往定為45歲以上。現在看來,要從實際出發,尤其是根據婦科內分泌學的進展,卵巢的保留年齡一般以50歲為界(絕經年齡平均49.5歲),即50歲以內者,能保留卵巢者應予保留。或者50歲以後未絕經者的正常卵巢也應予保留,不以年齡划線。因為,正常絕經後卵巢仍具有一定內分泌功能,還要工作5~10年。保留卵巢有助於隱定植物神經,調節代謝,有利於向老年期過渡。子宮也有其內分泌作用,它是卵巢的靶器官,也不應隨便切除。通常子宮切除的年齡定為45歲以上,45歲以下者,尤40歲以下,宜行肌瘤挖除術。行保留附件者,如雙側均可保留,則保留雙側比僅保留單側為好。保留卵巢其卵巢癌的發生率為0.15%,不高於未切子宮者。
(一)肌瘤切除術:系將子宮上的肌瘤摘除,保留子宮的手術。主要用於45歲以下,尤40歲以下者。這不僅僅是為了不孕症婦女因無子女而作的手術,即是已有子女,肌瘤較大,直徑大於6cm;月經過多,藥物保守無效;或有壓迫症狀;粘膜下肌瘤;肌瘤生長較快者。為了心身健康也應採取剜除術。至於肌瘤數目,通常限於15個以內。迫切要子女,數目再多,甚至超過100個以上者也有挖除後得子的例子。山東省立醫院挖除最多為116個肌核。
如肌瘤有惡變,伴嚴重的盆腔粘連,如結核或內膜異位症等;或宮頸細胞學高度可疑惡性者為挖除的禁忌。
做肌瘤挖除術者,術前最好有子宮內膜的病理檢查,以排除子宮內膜癌前病變或癌變。術中注意肌瘤有否惡性變,有可疑時送快速切片檢查。
經腹子宮肌瘤剜除,為防止術後發生腹腔粘連,子宮上的切口應於前壁為好,且盡量少做切口,從一個切口盡量多剜除肌瘤。還應盡量避免穿透子宮內膜。切口止血要徹底,縫合切口不留死腔。術畢子宮切口盡量做到腹膜化。粘膜下肌瘤,已脫於宮頸者可經陰道切除肌瘤,切除時避免過度牽引以免切除時損傷宮壁。未脫出者,也可經腹子宮切開取出。術後處理應給止血藥與抗生素;未孕者應避孕1~2年;日後妊娠應警惕子宮破裂及胎盤植入,足月時宜實行選擇性剖宮產。肌瘤剜除術後還有復發可能,宜定期檢查。
(二)子宮切除術:在期待療法、藥物療法尚不能改善病人症狀,需手術者又不符合肌瘤切除者,宜行子宮切除術。子宮切除可選用全子宮切除或陰道上子宮切除。子宮切除術,以經腹為主,個別腫瘤小,附件無炎症粘連,腹壁過於肥胖,腹壁有濕疹者可考慮經陰道。
經腹優點是:技術操作比經陰道簡單,出血少;肌瘤大,附件粘連也能較易處理。不足之處為如有直腸膀胱膨出,陰道壁鬆弛者多需另行陰道手術。
宮頸、闊韌帶肌瘤等複雜病例所致盆腔臟器(輸尿管、膀胱、直腸、大血管等)的解剖變異及粘連嚴重,手術不易暴露等均給手術帶來很大困難,這些問題可參閱婦科手術學專著。
大的粘膜下肌瘤引起出血而繼發嚴重貧血,一般常在輸血改善機體情況後再予手術(單純肌瘤切除或子宮切除術)。但在邊遠的農村有時缺乏血源,出血不停止,又不宜搬動行走,子宮頸口開大,肌瘤已突出宮頸口外或近陰道口者,應經陰道摘除肌瘤,往往更有助於止血和糾正一般情況。
切除一般皆主張做全子宮切除,尤其伴有宮頸肥大、裂傷或糜爛嚴重者。但如患者一般情況差,技術條件受限,也可只行次全子宮切除,殘端癌發生率只不過占1~4%左右。但術後仍宜定期檢查。
四、放射治療 用於藥物治療無效而有手術治療禁忌或拒絕手術治療者。但也有一定的禁忌症:
(一)40歲以下患者一般避免使用放療,以免過早引起絕經症狀。
(二)粘膜下肌瘤(基底部寬的粘膜下肌瘤可行X線治療)。在鐳療後易發生壞死,而引起嚴重的宮腔盆腔感染。
(三)盆腔炎:盆腔急慢性炎症,尤其疑有附件膿腫,不宜使用,因為放射治療可激發炎症。
(四)肌瘤超過5個月妊娠子宮大小者或子宮頸肌瘤,宮腔內置鐳常不能獲得預期效果。
(五)子宮肌瘤有惡性變或可疑者。
(六)子宮肌瘤與卵巢瘤同時存在。
(一)感染及化膿:肌瘤感染多係瘤蒂扭轉或急性子宮內膜炎的後果,血源性感染極為罕見。感染有時可為化膿性,少數病例在腫瘤組織中形成膿腫。
漿膜下肌瘤蒂扭轉後發生腸粘連,可受腸道細菌感染,發炎的肌瘤與子宮附件粘連,引起化膿性炎症。
粘膜下肌瘤最易發生感染,常與流產後或產褥期急性子宮內膜炎并存。有些是刮宮術或產科手術的損傷所引起。由於腫瘤突出或手術創傷常使腫瘤包膜破裂,破裂後就易感染而發生腐崩。腐崩常引起嚴重不規則出血及發燒。排出之腐敗碎屑因壞死組織失去著色反應,鏡檢常不能得到結果。
(二)扭轉:漿膜下肌瘤可在蒂部發生扭轉,引起急性腹痛。瘤蒂扭轉嚴重者若不立即進行手術或不能自行轉回,則可能由於瘤蒂扭斷而形成游離肌瘤,已如前述。扭轉的肌瘤也可帶動整個子宮,引起子宮軸性扭轉。子宮扭轉的部位多在子宮頸管內口附近,但這種情況極少發生,多由於較大的漿膜下肌瘤附著在子宮底部而子宮頸管又較細長所致。症狀、體徵與卵巢囊瘤蒂扭轉近擬只是包塊較硬。
(三)子宮肌瘤合併子宮體癌:子宮肌瘤合併子宮體癌者占2%,遠較子宮肌瘤合併子宮頸癌為高。故更年期子宮肌瘤患者有持續子宮出血,應警惕有無子宮內膜癌同時存在。在確定治療前,應做診刮。
(四)子宮肌瘤合併妊娠。
子宮肌瘤常易與下列疾病混淆,應予鑒別。
一、卵巢腫瘤 漿膜下子宮肌瘤與實質性卵巢瘤,肌瘤有囊性變者與囊性卵巢瘤而張力很大者或卵巢瘤與子宮發生粘連者,在鑒別上存在一定困難。應詳詢月經史及腹部包塊生長速度(惡性卵巢瘤較快),仔細做婦科檢查,因腹壁緊張婦科檢查不滿意者,可借助於麻醉藥品或止痛劑下檢查。檢查包括肛診,注意子宮體能否與腫塊分離,并可用子宮探針測量宮腔長度及方向。綜合病史、檢查加以分析。在鑒別有困難時,還可以肌肉注射催產素10單位,注射後腫塊有收縮者為子宮肌瘤,否則為卵巢腫瘤。大多數情況下,均可通過B超顯像檢查相區別。但有的須在手術中方能確診。
二、宮內妊娠 在妊娠前3個月,個別孕婦仍按月有少量流血,如誤認為月經正常來潮而子宮又增大,往往錯診為肌瘤。應詳細追問以往月經史(包括量的多少),有無生育史,年齡多大(年青的肌瘤機會更少);還應注意有無妊娠反應。如為妊娠,子宮增大符合月經減少的月份;肌瘤者子宮較硬。此外妊娠者外陰、陰道著紫藍色,子宮頸柔軟,乳房脹感,乳暈外可出現次暈。妊娠達4個月以後,可感胎動或聽到胎心音,用手探觸可感到子宮收縮。除病史、體徵外,還可做妊娠試驗或B超顯像檢查來鑒別。
過期流產伴有不規則陰道流血,尿妊娠試驗呈陰性反應,易誤診為子宮肌瘤。但過期流產者有停經史,曾有妊娠反應,子宮形態正常。行B超檢查,一般可確診。必要時可行診刮鑒別。
子宮肌瘤可以合併妊娠,也必須想到,否則或漏診妊娠或誤診為葡萄胎。以往如曾查到肌瘤,目前又有早孕史和體徵,而子宮大於停經月份,無陰道流血,孕試陽性,則診斷當無困難。但以往未經確診者,應詳細詢問月經是否過多,有無不孕史。檢查時注意子宮有無肌瘤突出,必要時可嚴密觀察。如為葡萄胎,則停經後常有少量陰道流血,而腹部包塊在短期內長大,妊娠試驗陽性且滴定度高;B型超聲檢查葡萄胎呈雪片狀特有波型。
三、子宮腺肌病 子宮腺肌病的婦女,半數以上伴有繼發性劇烈的漸進性痛經,常有原發性或繼發性不孕。但很少超過2~3個月妊娠子宮。如伴有子宮以外子宮內膜異位症,有時可在後穹窿觸到痛性小結節。此外還可試用孕激素治療,觀察其效果,以資鑒別(參閱子宮內膜異位症章)。但子宮肌瘤合併子宮腺肌病者也不少見,約占肌瘤的10%左右。C超檢查更有助於鑒別。其他無症狀者,或B超未查出,則往往在手術切除標本的病理學檢查始能明確。
四、子宮肥大症 此症也引起月經過多,子宮增大,易與小的壁間肌瘤或宮腔內粘膜下肌瘤混淆。但子宮肥大症常有多產史,子宮增大均勻,無不平結節,子宮增大常在2個月妊娠左右,探測宮腔無變形,亦不感覺有腫塊存在。B超檢查見不到肌瘤結節。
五、盆腔炎性包塊 子宮附件炎塊緊密與子宮粘連常誤診為肌瘤。但盆腔炎塊往往有大、小產後急性或亞急性感染史,繼以下腹痛、腰痛。婦科檢查腫塊往往是雙側性,較固定,壓痛明顯,而肌瘤多無壓痛。包塊雖與子宮關係密切,但仔細檢查,往往可查出正常子宮輪廓。檢查不清時,可探測子宮腔。或作B超檢查協助鑒別。
六、子宮頸癌或子宮內膜癌 較大的有蒂粘膜下肌瘤突出於陰道內伴有感染而發生潰爛,引起不規則陰道出血或大流血及惡臭排液,易與外生型子宮頸癌相混淆,在農村尤應注意。檢查時手指應輕輕繞過腫物向內觸到擴張的子宮頸口及瘤蒂,而宮頸癌則不會有蒂性感。必要時可行病理檢查鑒別。
宮腔內的粘膜下肌瘤繼發感染、出血,白帶增多,易與子宮內膜癌相混。診斷時可先B超檢查,宮腔細胞學檢查等。而後行診斷性刮宮作病理檢查。
七、子宮內翻 子宮翻出後很像垂脫於陰道內的有蒂粘膜下肌瘤。慢性內翻可引起陰道分泌物增多及月經過多。但雙合診時,除在陰道內摸到包塊外,查不到另外有子宮體存在,也查不出有瘤蒂存在。子宮探針檢查時,不能探入宮腔。有時可在腫塊表面觀察到雙側輸卵管開口。但應注意,附著在子宮底部的粘膜下肌瘤往往引起不同程度的子宮內翻。
八、子宮畸形 雙子宮或殘角子宮不伴有陰道或宮頸畸形者易誤診為子宮肌瘤。畸形子宮一般無月經過多的改變。如年青患者在子宮旁有較硬塊物,形狀似子宮,應想到有子宮畸形的可能。常須行子宮輸卵管造影以明確診斷。自有B超檢查以來,畸形子宮易於診斷。甚至殘角子宮早期妊娠於破裂前即可明確診斷。
九、陳舊性宮外孕 陳舊性宮外孕合併盆腔血塊并與子宮附件粘連一起者,有可能誤診為子宮肌瘤。然而,仔細詢問有無停經史,急性腹痛史及反覆腹痛發作,結合病人多伴有嚴重貧血貌,婦檢穹窿部飽滿、觸痛,盆腹腔包塊與子宮難以分開,且包塊邊界模糊、硬度不如肌瘤等特點,應想到陳舊性宮外孕的可能。此時,可行陰道後穹窿穿刺,必要時注入10ml鹽水,則可抽出陳舊性血液及小血塊則鑒別容易。B超顯像檢查可助鑒別。